- 输入网页链接,自动生成快照
- 标签化管理网页链接
|
|
刀枪不入的乌冬面 · 使用Asp.Net Core MVC ...· 3 月前 · |
|
|
爱喝酒的紫菜汤 · 三环类抗抑郁药和四环类抗抑郁药 - 妙佑医疗国际· 6 月前 · |
|
|
斯文的豆浆 · Solved: npm ci ...· 1 年前 · |
|
|
聪明伶俐的冰棍 · 空分装置主冷液位不涨的原因分析与解决措施_参考网· 1 年前 · |
|
|
英勇无比的爆米花 · tkinter的treeview行和列边框属 ...· 1 年前 · |
| 肌肉肌腱损伤 韧带损伤 韧带断裂 腕管 |
| https://www.nysora.com/zh-CN/%E8%82%8C%E8%82%89%E9%AA%A8%E9%AA%BC%E7%B3%BB%E7%BB%9F/%E8%85%95/ |
|
|
害羞的滑板
7 月前 |
近年来,换能器技术的实质性改进导致人们对手部和手腕的美国评估越来越感兴趣(Bianchi 等人 1999 年,2001 年;Chiou 等人 2001 年;Creteur 和 Peetrons 2000 年;Ferrara 和 Marcelis 1997 年;Fornage和 Rifkin 1988 年;Lee 1998 年;Milbrat 等人 1990 年;Read 等人 1996 年;Teefey 等人 2000 年;Lee 和 Healy 2005 年)。 频率范围为 10 至 15 MHz 的 US 换能器可以准确评估四肢的肌腱、关节、神经和血管,而无需隔离垫。 标准射线照片与高分辨率美国的关联在评估手腕和手部疾病方面效果很好。 X 光片可以识别大多数骨骼和关节疾病,超声可用于评估影响软组织结构的各种病理状况。
手腕由八块腕骨组成,排列成两排:近端和远端。 从外侧到内侧,近端列包括舟状骨、月骨、三角骨和豌豆骨,而远端列由梯形、梯形、头状和钩骨组成。 腕骨的排列形成了一个腹侧凹面,该凹面通过腕横韧带转变为骨纤维隧道,即腕管。 手腕上有三个关节,在正常情况下,它们不会相互联系:远端桡尺关节、桡腕关节和中腕关节( 图。 1 ). 手腕运动是通过桡腕关节和腕中关节的同时作用获得的:腕部屈曲和伸展一半在桡腕关节产生,一半在腕中关节产生,而手腕的桡骨和尺骨偏斜涉及的程度更高(60 %), 腕中关节。
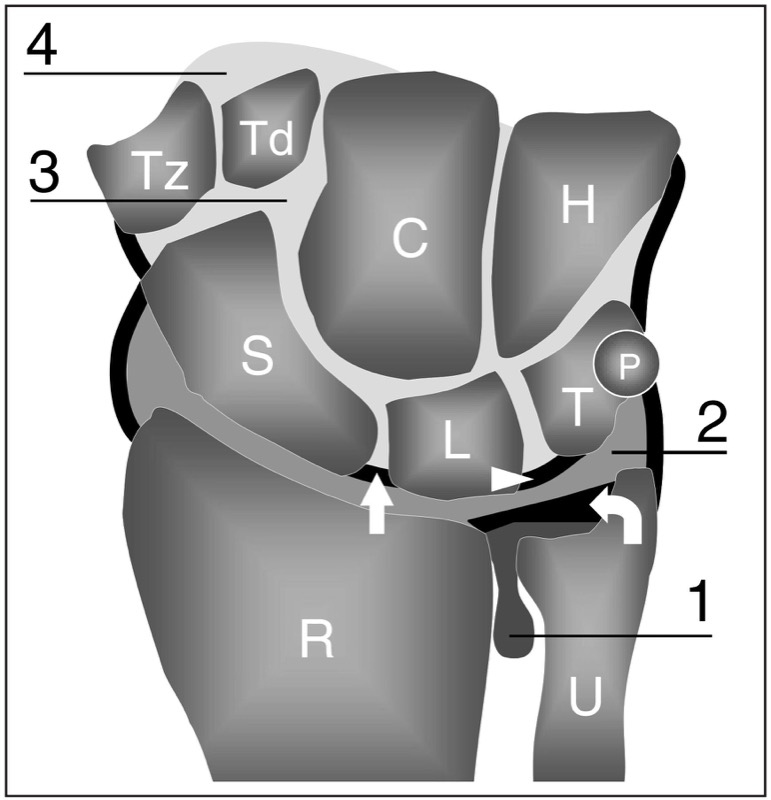
图 1. 腕部冠状面示意图概述了腕骨和腕关节间隙之间的关系。 在桡骨 (R) 和尺骨 (U) 的远端,腕骨的近排包括舟状骨 (S)、月骨 (L)、三角骨 (T) 和豌豆骨 (P),而远排由梯形形成(Tz)、梯形 (Td)、头状 (C) 和钩状 (H)。 远端桡尺关节 (1) 通过三角纤维软骨(弯曲箭头)与桡腕关节 (2) 分开。 舟月韧带(直箭头)和月三角韧带(箭头)将桡腕骨与腕骨 (3) 关节分开。 腕掌关节间隙 (4) 位于远端腕骨列之前
4. 远端桡尺关节
远端桡尺关节连接尺骨的圆头与桡骨远端骨骺的尺骨切迹和三角纤维软骨。 远端桡尺关节腔呈 L 形,由三角纤维软骨与桡腕关节隔开。 囊由从桡骨表面延伸到尺骨的腹侧带和背侧带形成,并包括近端囊袋。 远端桡尺关节是一种关键类型的关节,它允许手进行旋前和旋后运动。
腕关节韧带可分为外在韧带和内在韧带。 外韧带稳定连接桡骨、尺骨和掌骨基部与腕骨的手腕。 手腕掌侧的外韧带更厚更结实。 它们位于关节囊内和滑膜外,位于关节囊和滑膜层之间。 总的来说,它们没有什么临床意义。 内在(骨间)韧带将腕骨彼此连接并稳定,从而在手的复杂运动中将腕骨(尤其是近端腕骨列的那些)保持在适当的位置。 从生物力学的角度来看,与手腕最相关的固有韧带是舟月韧带和月三角韧带(图 10.1)。 舟月韧带具有较厚的掌侧和背侧部分,它们之间的部分较薄。 相对于舟月韧带,月三角韧带较小但形状相似。 内在韧带撕裂可能导致相邻关节不稳定和不可逆的退行性变化,导致运动范围受限、功能受损和疼痛。
三角纤维软骨复合体由位于尺腕空间的多个软组织结构形成,可增加腕尺侧和远端桡尺关节的稳定性,并在轴向载荷期间吸收腕尺侧的机械力。 该复合体包括三角纤维软骨本身和与其融合的其他支撑结构,例如半月板同系物、尺侧副韧带、掌侧和背侧桡-尺侧韧带以及尺侧腕伸肌腱鞘。 三角纤维软骨是位于尺骨茎突和桡骨之间的双凹面圆盘。 其厚度与尺骨变异程度成反比。
即使使用高分辨率换能器,大多数腕关节韧带也无法通过 US 看到,并且需要 MR 成像、MR 关节造影术或薄准直螺旋 CT 关节造影术才能对其进行正确评估。 适合超声检查的临床相关结构是舟月韧带和三角纤维软骨复合体。
伸肌腱穿过手腕的背侧。 它们在一系列相邻的骨纤维隧道内运行,这些隧道由桡骨和尺骨表面的凹陷以及伸肌支持带界定,这是一个 2 厘米宽的背筋膜增厚,在外侧连接到桡骨茎突,在内侧连接到豌豆骨和三角骨。 从支持带的深表面,垂直的纤维带插入皮质骨,在肌腱的两侧,将伸肌隧道分成六个隔室,编号从桡骨 (I) 到尺骨 (VI)。 在每个隔室中,由内脏层和顶叶层形成的单个滑膜鞘围绕着一个或多个肌腱( 图。 2 ). 可变量的脂肪组织填充滑膜鞘和骨表面之间的空间。 从生物力学的角度来看,这些隧道提供了侧向稳定性,并避免了手腕和手指运动期间伸肌腱的弓弦。 在第二和第三隧道之间发现了一个骨质突起,即 Lister 结节,作为美国识别这些隔间的有用标志( 图。 2 ).
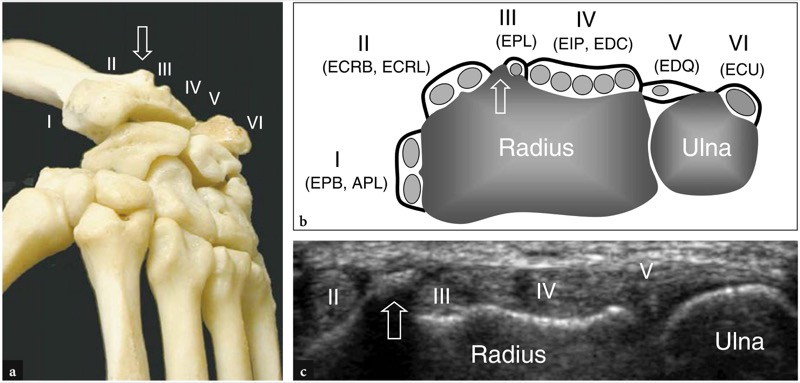
图 2 a-c。 伸肌腱相对于背侧桡骨和尺骨的骨表面的位置。 a 腕骨的背侧显示了伸肌腱 (I-VI) 的六个隔室与李斯特结节(箭头)的关系。 b 远端桡尺关节水平的横向视图示意图勾勒出伸肌腱及其滑膜鞘。 肌腱标有与背隔室 (I−VI) 相关的数字。 第一间室包含拇长展肌 (APL) 和拇短伸肌 (EPB),第二间室包含桡侧腕长伸肌 (ECRL) 和桡侧腕短伸肌 (ECRB),第三间室包含拇长伸肌 (EPL),第四间室包含拇长伸肌 (EPL)指固有伸肌 (EIP) 和指伸肌 (EDC),第五指五指伸肌 (EDQ),第六指尺侧腕伸肌 (ECU)。 观察将第二个隔室与第三个隔室分开的 Lister 结节(箭头)的突出部分。 c 手腕背侧的 15-8 MHz 超声横向图像显示了 b 图中所示的桡骨远端和尺骨的典型背侧形状。 Lister 结节(箭头)的描述使识别上覆的伸肌腱更容易
第一个室,最径向的,包含拇长展肌和拇短伸肌腱( 图。 3 ). 在其内侧,第二个隔室容纳桡侧腕长伸肌和腕短伸肌,它们分别插入第二和第三掌骨基部的背侧。 第三隔间包含拇长伸肌。 如前所述,这个隔间通过半径的李斯特结节与第二个隔间分开( 图3a ). 第四个隔间很宽,包含第二到第五根手指的指伸肌腱,以及固有伸肌腱,大约 40% 的人不存在或发育不全( 图。 4 ). 第五间室包围指五伸肌,而第六间室,最靠近尺骨的,包括尺侧腕伸肌腱,它沿着远端尺骨的背内侧延伸到第五掌骨的基部( 图。 4 ). 第一间室的肌腱和拇长伸肌的肌腱形成鼻烟壶的掌侧和背侧边界,鼻烟壶是桡动脉穿过手腕桡侧的皮肤凹陷( 图3a,b ). 要记住伸肌腱的确切名称似乎很困难,但更难记住它们在每个单独隔室中的确切位置,尤其是在第一、第二和第四隔室中。 为了更容易理解,应该记住:在第一间室中,拇短伸肌腱比拇长外展肌腱更靠背; 在第二间室中,桡侧腕长伸肌腱比桡侧腕长伸肌腱更靠近李斯特结节; 在第四间室中,固有指伸肌腱位于指伸肌食指肌腱的尺侧; 拇长伸肌的肌腱穿过第二间室的肌腱到达拇指( 图3a,b ). 作为备忘录,从第一到第三隔室的肌腱在尺骨方向上交替出现长肌和短肌:拇长外展肌、拇短伸肌、桡侧腕长伸肌、桡侧腕短伸肌、拇长伸肌。
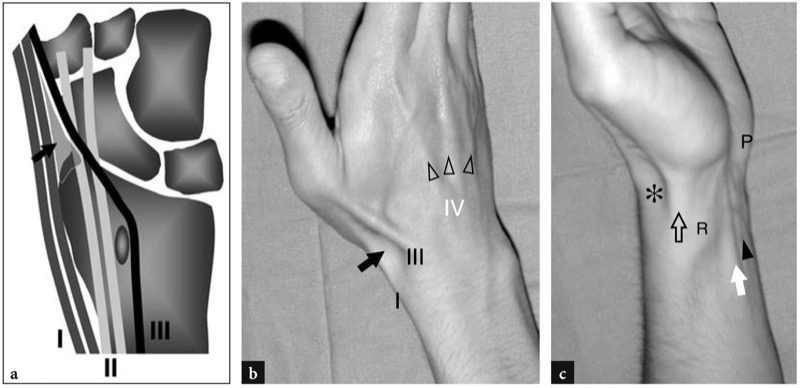
图 3 a-c。 解剖鼻烟壶。 a 腕骨的冠状视图示意图说明了第一 (I)、第二 (II) 和第三 (III) 间室的肌腱之间的关系。 注意拇长伸肌腱 (III) 的走行,它穿过第二隔室的肌腱到达拇指。 解剖学上的鼻烟壶(箭头)是由第一和第三隔室的肌腱界定的三角形空间。 b 一名年轻女性手腕背外侧的照片,显示了在桡侧伸肌收缩期间可见的主要表面特征。 拇长外展肌和拇短伸肌 (I) 将解剖学鼻烟壶的空心(箭头)前部束缚,拇长伸肌 (III) 将其束缚在后部。 观察第四隔间(箭头)的肌腱,当它们在手背上向远端移动时会发散。 c 手腕腹侧的照片显示拇长展肌和拇短伸肌腱(空心箭头)相对于解剖鼻烟壶(星号)和桡骨茎突(R)的位置。 桡侧腕屈肌(白色箭头)和掌长肌(箭头)肌腱也描绘在更靠腹侧的位置。 注意豌豆骨 (P)
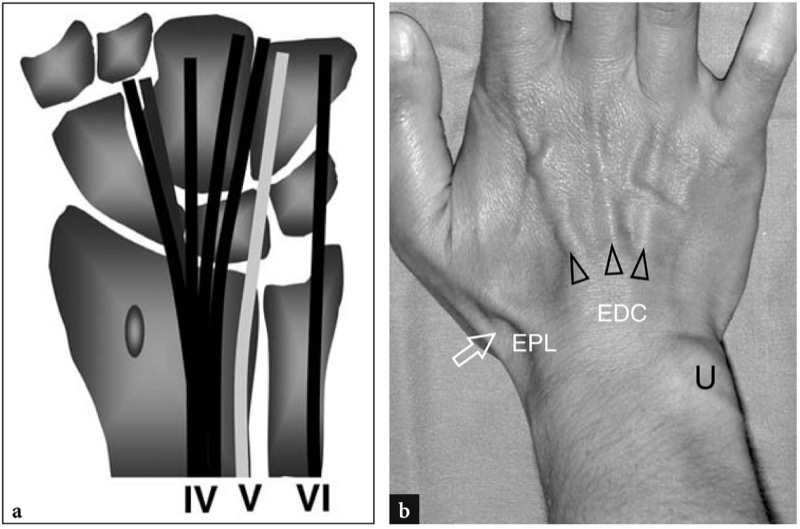
图 4 a、b。 伸肌腱的解剖。 a 显示第四、第五和第六隔间肌腱之间关系的手腕背侧冠状面示意图。 在第四个隔室中,固有伸肌(中间灰色)与趾伸肌(黑色)一起运行。 b 一名年轻女性在强制手腕背屈期间的手腕背侧照片显示皮肤上的指伸肌 (EDC) 的发散肌腱。 其他表面标志包括解剖鼻烟壶(箭头)、拇长伸肌腱(EPL)和尺骨头(U)的皮肤凹陷
10.屈肌腱
在手腕的掌侧,九个屈肌腱进入腕管到达手指。 第二到第五根手指有四个来自指浅屈肌的肌腱,四个来自相同手指的指深屈肌和拇长屈肌腱。
指浅屈肌在桡骨远端产生四根肌腱,刚好在腕横韧带近端的前缘。 然后,这些肌腱在腕管内通过,向手指发散。 在主动手指运动期间,可以在腕部桡侧腕屈肌和尺骨肌腱的突起之间触及指浅屈肌腱。 指深屈肌的四个肌腱穿过手腕,刚好到达指浅屈肌的相应肌腱。 在腕管中,食指的肌腱是分开的,而第三至第五指的其余肌腱可能仅在手掌中才完全独立。 蚓状肌从指深屈肌腱起于手掌。 拇长屈肌腱位于前臂远端的桡侧腕屈肌深面,并在腕管中穿过食指屈指肌腱的桡侧。 在接近手腕时,指浅屈肌和指深屈肌的肌腱被共同的滑膜鞘包裹。 横向观,该鞘呈“ε”形,浅延位于指浅屈肌前方,中延位于指浅屈肌和深屈肌之间,深延位于深屈肌后方。 就在普通屈肌腱鞘的径向,拇长屈肌腱被一个单独的鞘包裹。
手腕的主要屈肌,桡侧腕屈肌和尺侧腕屈肌,在腕管外走行并且很容易被触及,因为它们位于比指屈肌腱更浅的位置( 图。 5 ). 桡侧腕屈肌腱是一条长而扁平的肌腱,靠近手腕时呈椭圆形。 该肌腱几乎起源于肘部和腕部之间的中点,由自己的滑膜鞘包裹,并在横向腕骨延伸形成的单独纤维隧道(垂直沟)中走行后插入第二掌骨基部的手掌面韧带。 它的动作允许手腕屈曲和并发的桡偏斜。 尺侧腕屈肌是手腕上唯一没有与掌长肌腱一起被滑膜包覆的肌腱,相对于桡侧腕屈肌而言尺寸更小且更短。 这条肌腱在手腕的尺侧走行,里面有豌豆骨,豌豆骨被认为是其中的籽骨,并插入钩骨钩(皮索钩骨韧带)和第五掌骨(皮索掌骨韧带)上。 尺侧腕屈肌腱是相邻的尺动脉和神经的标志,两者都位于它们的桡侧。 它的作用允许手腕屈曲和并发尺骨偏斜,这是某些任务(例如使用螺丝刀或木槌)中的基本动作。
掌长肌腱是一条细长的肌腱,穿过腕横韧带的中线浅层( 图。 5 ). 在远端,它分裂成与腕横韧带和掌腱膜混合的发散束。 它在大约 20% 的个体中不存在。
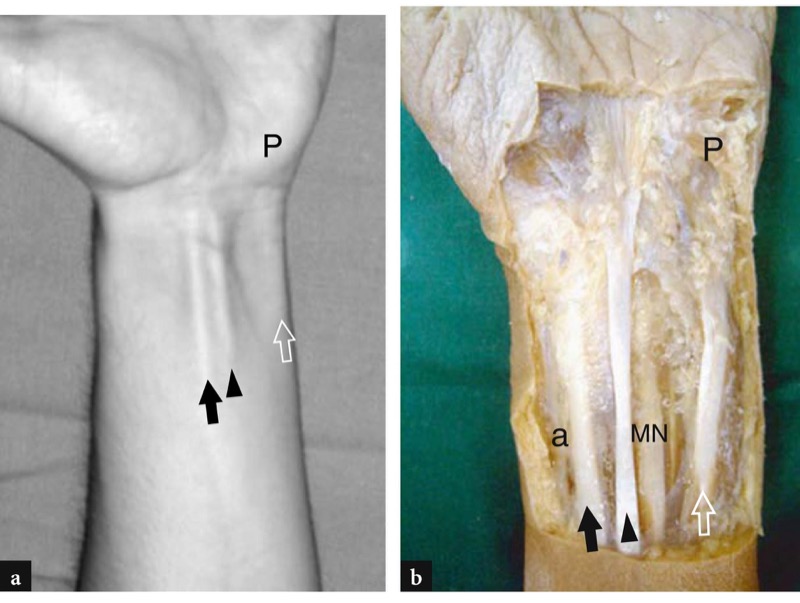
图 5 a、b。 a 手腕前面与 b 尸体相关的照片显示了桡侧腕屈肌腱(黑色箭头),它作为桡动脉 (a) 的向导,位于其外侧。 掌长肌的长瘦肌腱(箭头)是正中神经 (MN) 的标志,它位于掌长肌的深处,通常位于其外侧。 在更内侧,可以看到尺侧腕屈肌腱(空心箭头)向下移动到豌豆 (P)。 该肌腱可用作位于其外侧的尺动脉和神经的关键参考
11. 神经血管结构
腕部由正中神经、尺神经和桡神经的浅表皮支穿过。 在腕部,尺神经伴有尺动脉,正中神经发出感觉支,即掌皮支。
在前臂远端,正中神经在筋膜平面走行,介于指深屈肌和指浅屈肌之间。 当神经接近手腕时,它会径向移动,然后沿着指浅屈肌的外侧边缘浅表移动,在进入腕管之前与中线对齐( 图。 6 ). 在隧道内,正中神经在拇长屈肌腱和第二根手指的指浅屈肌腱浅表运行,尽管其位置可能因手腕位置而有所不同。 神经在近端隧道处具有椭圆形横截面,并且随着它向远端通过隧道(钩骨钩的水平)前进而变得更加扁平。
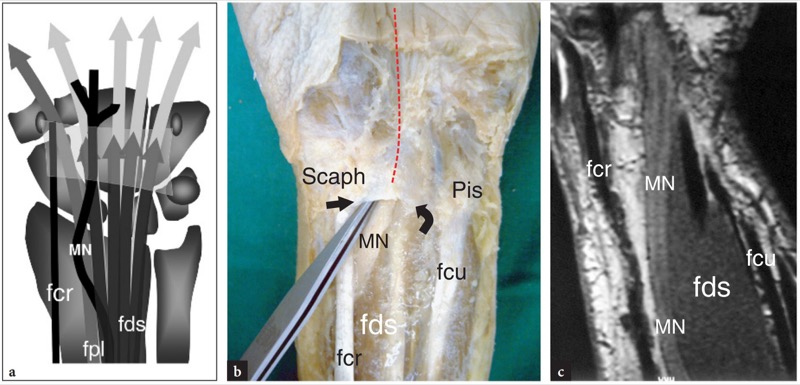
图 6 a-c。 靠近腕管的腹侧手腕的解剖结构。 a 手腕腹侧的冠状视图示意图显示了正中神经 (MN) 与指浅屈肌 (fds)、拇长屈肌 (fpl) 和桡侧腕屈肌 (fcr) 肌腱的关系。 注意腕横韧带(浅灰色)。 将此图与 b 腹侧手腕的大体解剖视图和冠状 T1 加权 SE MR 图像进行比较。 在 b 中,正中神经进入腕管,穿过腕横韧带的近端边缘(箭头),连接在舟骨 (Scaph) 和豌豆 (Pis) 之间。 红色虚线表示通过腕管的神经走行。 在 c 中观察正中神经在桡骨远端的曲线走行。 神经接近中线并在进入腕管之前变得浅于指浅屈肌
在整个腕管中,正中神经被通常称为腕横韧带或屈肌支持带的坚固纤维带覆盖( 图6a,b ). 这是筋膜的局部增厚,插入舟骨和梯形结节(桡侧)以及钩骨的豌豆骨和钩状骨(尺侧)( 图。 7 ). 正中神经为前三个手指的掌侧和第四个手指的桡侧一半提供感觉供应,并为鱼际隆起的肌肉提供运动供应。 就在腕横韧带的近端,正中神经发出手掌皮支,这是供应手掌桡侧一半的感觉神经。 后一个分支非常小,通常在腕管松解过程中容易受伤。
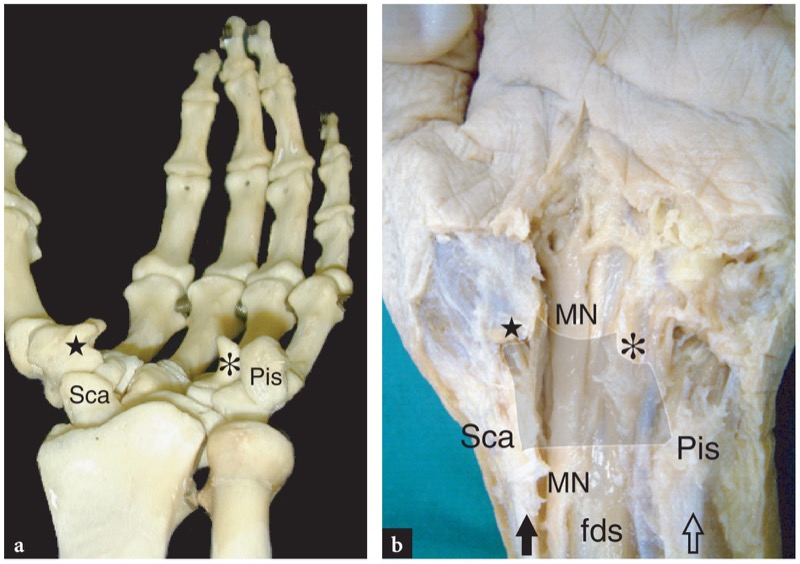
图 7 a、b。 腕管解剖学。 a 腕骨的轴向视图显示了腕管的主要骨骼标志。 近端腕管由其尺侧的豌豆 (Pis) 和桡骨侧的舟状骨 (Sca) 界定,而远端腕管由其尺侧的钩骨钩(星号)和结节界定梯形(星形)在其径向侧。 这些骨头插入腕横韧带。 b 手腕腹侧的大体解剖显示正中神经 (MN) 相对于 a 中显示的骨性标志的位置。 腕横韧带以浅灰色绘制。 注意桡骨屈肌腱(黑色箭头)在舟骨上,尺侧腕屈肌腱(空心箭头)插入豌豆骨。 正中神经和指浅屈肌在这些肌腱之间走行
13. 尺神经
在前臂远端,尺神经位于尺侧腕屈肌的桡侧和尺动脉的尺侧。 在这里,它发出两个小分支:手掌和背侧皮肤分支。 在更远的地方,尺神经穿过深筋膜继续在整个 Guyon 隧道腕横韧带浅表的腕部( 图。 8 ). 这条小隧道相对于腕管位于更表层和内侧的位置。 它由内侧的豌豆骨(近端隧道)、横向的钩骨钩(远端隧道)、横腕韧带(底部)和掌腕韧带(顶部)界定。 Guyon 隧道包含嵌入脂肪组织中的尺神经(内侧)和尺动脉(外侧)和静脉。 尺神经在该隧道内分叉为两个末端分支——浅表感觉支和深运动支——后者供应手部的大部分内在肌肉,包括小鱼际肌、两个内侧蚓状肌、拇收肌和拇收肌骨间肌。 尺神经为手掌内侧、小指和无名指的内侧半部提供感觉。 在 Guyon 隧道的远端,浅支有一条直线,而深部运动支反射穿过手掌,终止于第一个骨间空间( 图8a ).
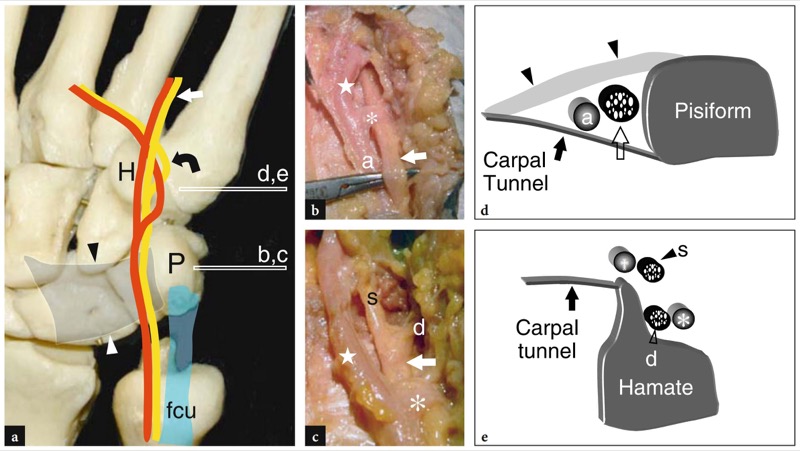
图 8 a-e。 Guyon 隧道解剖。 a 腕骨的腹侧视图显示了 Guyon 隧道中尺动脉和尺神经相对于尺侧腕屈肌腱 (fcu)、豌豆肌 (P) 和钩骨钩 (H) 的走行。 腕横韧带(箭头)形成 Guyon 隧道的底部。 在隧道的远端部分,尺神经分为浅表感觉支(直箭头)和深运动支(弯箭头)。 b、c 大体解剖视图和 d、e 对应的近端 (b、d) 和远端 (c、e) Guyon 隧道图,在 a 所示的水平(水平白色条)显示尺神经的主干(空心箭头)及其分部,深部(d)和浅部(s)。 靠近神经,尺动脉 (a) 在各自的深(星号)和浅(星号)分支中分叉。 在 d 中,观察尺神经相对于豌豆、腕横韧带(黑色箭头)和掌腕韧带(箭头)的位置
14. 桡神经(皮肤终末支)
在前臂的桡骨远端,桡神经的浅表皮支从桡侧腕长伸肌腱和肱桡肌腱之间发出,到达皮下组织。 此时,神经被筋膜带覆盖,该筋膜带连接肱桡肌的肌腱和肌腱交界处与桡侧腕长伸肌的肌腱。 在更远的地方,桡神经穿过筋膜并覆盖在解剖学鼻烟壶之上,穿过第一隔室的伸肌腱,为腕背、手、拇指和桡指的近端部分提供感觉供应。
在超声检查之前,应仔细调查患者的病史,以排除任何可能的全身性关节疾病(类风湿性关节炎和类似疾病)、可能与肌腱炎和过度使用综合征相关的体育或职业活动,以及局部创伤(隐匿性骨折、肌腱断裂) ,韧带扭伤)。 在体格检查中,可以很容易地评估手腕运动的范围(屈曲-伸展、尺桡偏差、旋前-旋后)。 在肌腱炎的情况下,准确定位疼痛部位可能会有所帮助。 此外,还应测试引起疼痛的动作。 如果有的话,应检查最近的标准 X 光片是否有关节和骨骼疾病(即骨质疏松症、边缘侵蚀、局灶性骨损伤)、骨骼位置异常(反映韧带撕裂)和软组织增厚和钙化的迹象。 当在手腕的背侧或掌侧遇到占位肿块时,其大小随时间的间歇性变化可提示神经节囊肿的诊断。 当肿块与邻近的肌腱相连并在运动过程中跟随它时,应怀疑肌腱内神经节。
de Quervain 病是一种影响伸肌腱第一隔室的炎症性疾病,患者报告桡骨茎突处有压痛和疼痛。 通常,手腕疼痛会在抓重物时加重。 一个有用的诊断测试是 Finkelstein 测试( 图。 9 ). 在此操作过程中,患者将拇指放在紧握的拳头内,同时检查者将患者的手向尺骨方向倾斜以拉伸第一间室的肌腱。 Finkelstein 测试表明 de Quervain 病会导致桡骨茎突疼痛,类似于患者描述的疼痛。 然而,应注意不要仅依赖这一发现,因为如果检查者施加过度紧张,以及在骨关节病和桡骨茎突炎的情况下,Finkelstein 试验在正常受试者中可能呈阳性。 作为替代测试,检查者可以最大限度地外展患者的拇指,同时保持手腕径向偏离。 后一种操作更为具体,因为它将肌腱推向支持带而不是骨骼,从而使人想起在 de Quervain 病中产生症状的相同压力。 这两项测试都应由考官执行,因为它们有助于将超声检查引导至第一个隔室。
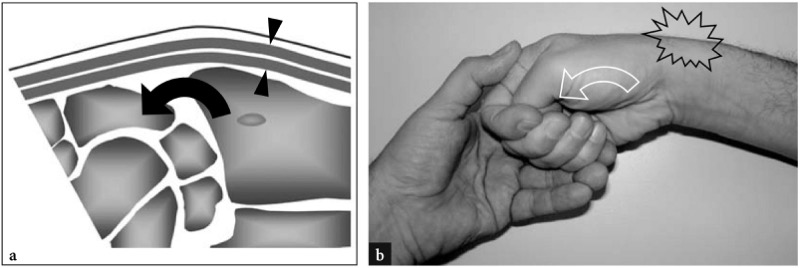
图 9 a、b。 用于评估 de Quervain 病的 Finkelstein 测试。 a 在尺骨偏斜期间通过手腕的矢状面视图的示意图概述了由于在桡骨茎突上伸展而导致的第一间室肌腱的张力。 b Finkelstein 标志执行如下:当患者将拇指内收到手掌中握拳时,检查者将手腕倾斜到尺骨偏离(弯曲的箭头)以拉伸第一间室的肌腱(箭头)。 阳性测试会导致桡骨茎突局部极度疼痛
18. 腕管综合症
腕管综合症患者通常抱怨手的桡侧和前三个手指夜间刺痛和灼痛。 白天,当手需要固定位置抓握物体时,例如拿着一本厚书或电话听筒,也会感觉到同样的症状。 由于刺痛,患者将腕管综合征的发现归因于血管疾病并不罕见。 两项临床试验有助于确定诊断:Tinel 试验和 Phalen 试验。 Tinel 测试是通过用反射锤敲击腕管掌侧进行的( 图10a ), 同时, 在 Phalen 测试中, 手腕完全弯曲的位置保持 1 分钟 ( 图10b ). 如果两项测试重现患者的症状,则均为阳性。 然而,检查者应该知道,在慢性卡压疾病的情况下可能会出现假阴性。
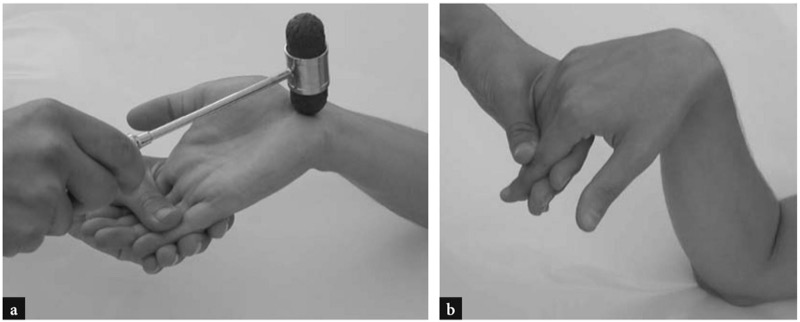
图 10 a、b。 腕管综合征评估的临床试验。 a Tinel 征通过在掌纹处轻敲正中神经引起感觉异常。 b 趾骨征在手腕屈曲范围末端引起感觉异常
19. 美国扫描技术和正常美国解剖学
要求患者舒适地坐在检查者面前,手腕和肘部放在检查台上。 老年或受过外伤的患者可能会仰卧,手臂放在身体一侧,但在这种姿势下检查对侧可能会出现问题。 对于伸肌腱的动态扫描,最好将手放在凝胶管上,手指悬在其边缘,使手指运动更容易。
手腕的常规美国检查从评估其背侧开始,然后是手掌侧。 根据具体的临床表现,可以在手腕的不同位置(屈曲和伸展、桡骨和尺骨偏斜、旋前和旋后)获得超声图像。 必须始终在手指的被动和主动运动期间评估屈肌腱和伸肌腱的滑动。
横向美国图像是检测和正确识别伸肌腱的最佳方法。 对单个肌腱的评估基于它们在动态检查中的解剖位置和行为 (Lee anh Healy 2005)。 例如,当在检查者保持其他手指的主动屈曲和伸展过程中获得横向美国扫描时,检测无名指的伸肌腱就很简单。 另一方面,桡侧腕伸肌和尺侧腕伸肌不受手指运动的影响,仅根据其解剖位置即可区分。 US 图像首先在桡骨远端骨骺水平获得。 此级别最有用的标志是 Lister 结节。 这表现为桡骨背侧表面的高回声骨突出。 结节将内侧第三间室与外侧第二间室分开。 伸肌腱表现为不同大小的椭圆形或圆形高回声结构。 桡侧腕短伸肌和腕长伸肌最大,而拇长伸肌和拇长伸肌最小。 使用高分辨率换能器,伸肌支持带显示为覆盖每个隔室的薄横向纤维带。 由于各向异性,支持带的隔膜在肌腱两侧表现为薄的低回声带。 在大多数情况下,与其他隔室相比,第四隔室的支持带最厚且更明显。 在正常情况下,无法描绘包裹肌腱和鞘液的滑膜。 我们认为,探索手部和腕部肌腱的最佳方法是分别评估每个肌腱或肌腱组,并按顺序评估不同的隔室。 在临床实践中,应该首先识别肌腱,然后在短轴平面上沿着它的全长向下追踪到远端止点。 纵向超声图像可能有助于详细评估肌腱的纤维状模式及其动态运动。
在隧道间室中,拇长外展肌和拇短伸肌腱并排位于桡骨茎突的外侧( 图。 11 ). 隧道的底部由半径为浅的凹槽形成。 偶尔可以看到这个凹槽内的一个小的中央嵴。 在第一个隔室中可能会遇到两个主要的解剖学变体:(1)将隔室分成两个不同空间的垂直隔膜; (2) 在多达 75% 的尸体解剖中可以找到的副肌腱。 这些解剖变异在局部肌腱炎发病机制中的作用将在后面讨论。 中央隔膜可以用高分辨率 US 来欣赏:它看起来像一个线性的、垂直方向的低回声带,将隧道分成更大的腹侧空间和更小的背侧空间( 图 12b-d ). 前(腹侧)隧道容纳拇长展肌,而后(背侧)隧道包含拇短伸肌。 副肌腱通常与拇长外展肌相关( 图.12c,d ). 由于在一个小隧道内挤满了几个肌腱,因此在第一个隔间内检测它们可能很困难。 为此,在舟状骨上方更远的位置进行扫描可能有助于显示附件卡瓦,这些卡瓦分叉以到达其不同的插入点。 尽管在正常状态下从未见过肌腱鞘内的液体,但滑膜鞘积液可通过增加副肌腱之间的对比度来促进对副肌腱的检测。 在更远的地方,第一间室的肌腱从舟状骨的侧面穿过,形成解剖学鼻烟壶的前缘。 舟状骨和这些肌腱之间的空间由疏松的结缔组织填充,并容纳桡动脉和静脉( 图。 13 ). 桡骨茎突上的纵向超声图像显示这些肌腱位于桡骨皮质上,而远端超声图像显示它们与舟状骨有一定距离,在桡骨和第一掌骨基部之间形成了一座桥。 支持带在桡骨茎突水平可见,其厚度可通过横向扫描测量( 图。 11 ). 就在舟状骨外侧的表面,桡动脉可以用灰阶和多普勒成像进行评估。 在皮下组织中,桡神经被视为侵犯第一间室伸肌腱的小束状结构( 图。 14 ). 使用高分辨率换能器,动态扫描可以显示在旋前和旋后运动期间这些肌腱的背侧和腹侧神经断裂。
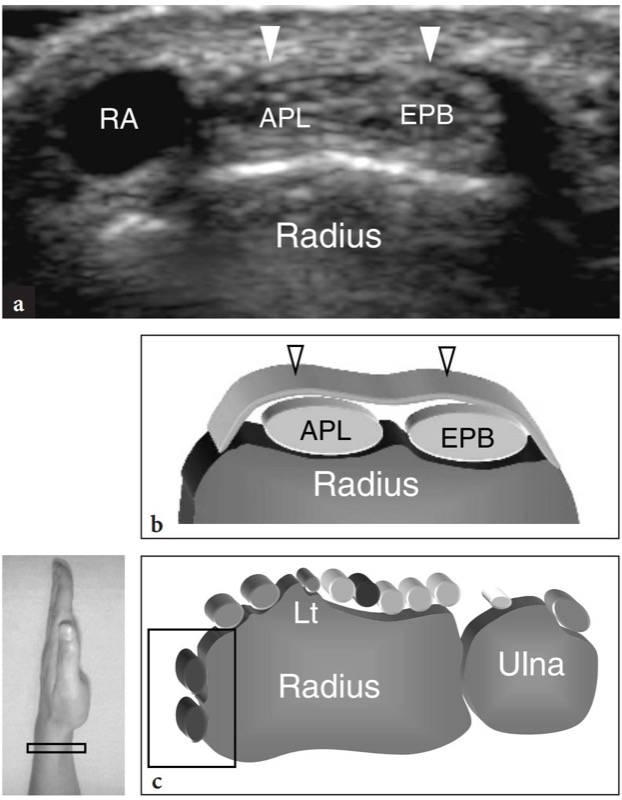
图 11a-c。 伸肌腱:第一间室。 a Shortaxis 15-7 MHz US 图像在伸肌腱的第一个隔室上获得,b 图相关显示拇长展肌 (APL) 和拇短伸肌 (EPB) 肌腱,它们看起来紧密并列并由支持带保留在桡骨茎突上(箭头)。 桡动脉 (RA) 位于拇长展肌的外侧。 c 相对于手腕背侧结构的超声图像的探头定位和视野
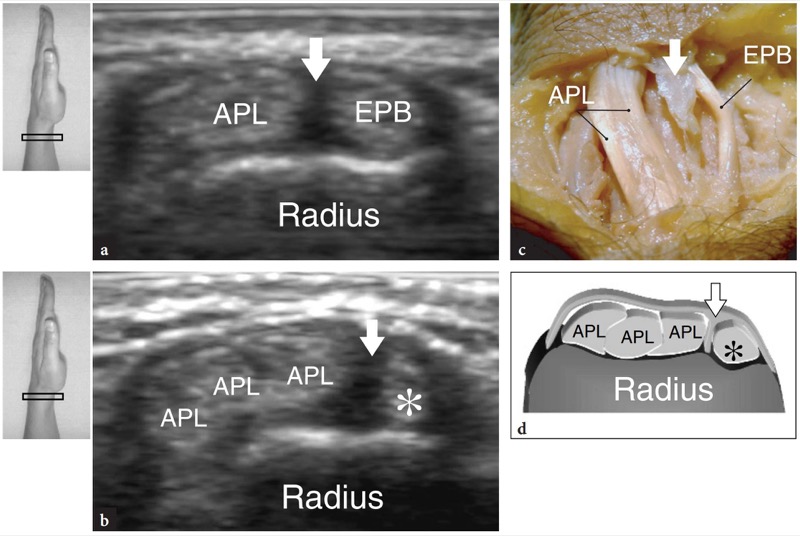
图 12a-d。 伸肌腱:第一隔间的解剖变异。 a,b 中央隔膜。 a 横向 15-7 MHz US 图像在无症状受试者的第一个隔间上获得,b 相关大体解剖视图显示垂直低回声带(箭头),它将隔间分成两个空间,将拇长展肌 (APL) 与拇伸肌分开短 (EPB)。 c, d 副筋。 c 在伸肌腱的第一个隔室上获得的横向 15-7 MHz US 图像与 d 图相关显示拇长外展肌 (APL) 的三个肌腱而不是一个。 垂直隔膜的出现允许拇短伸肌(星号)与拇长外展肌的多生肌腱区分开来。 图左上角的插入物表示探头定位
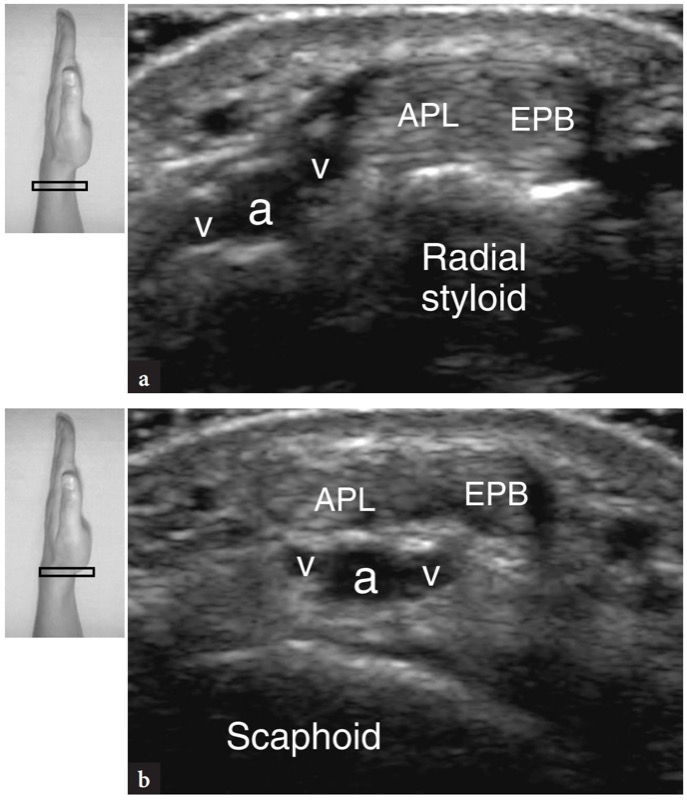
图 13 a、b。 桡动脉。 横向 15-7 MHz US 图像在桡骨茎突处获得 a,在更远端的舟骨水平处获得 b,显示桡动脉 (a) 和静脉 (v) 与拇长展肌 (APL) 和伸肌的关系拇短肌 (EPB) 肌腱。 当桡动脉向远端行进时,它们深入伸肌腱穿过解剖鼻烟壶的底部到达手背侧。 图上侧的插入物表示探头定位
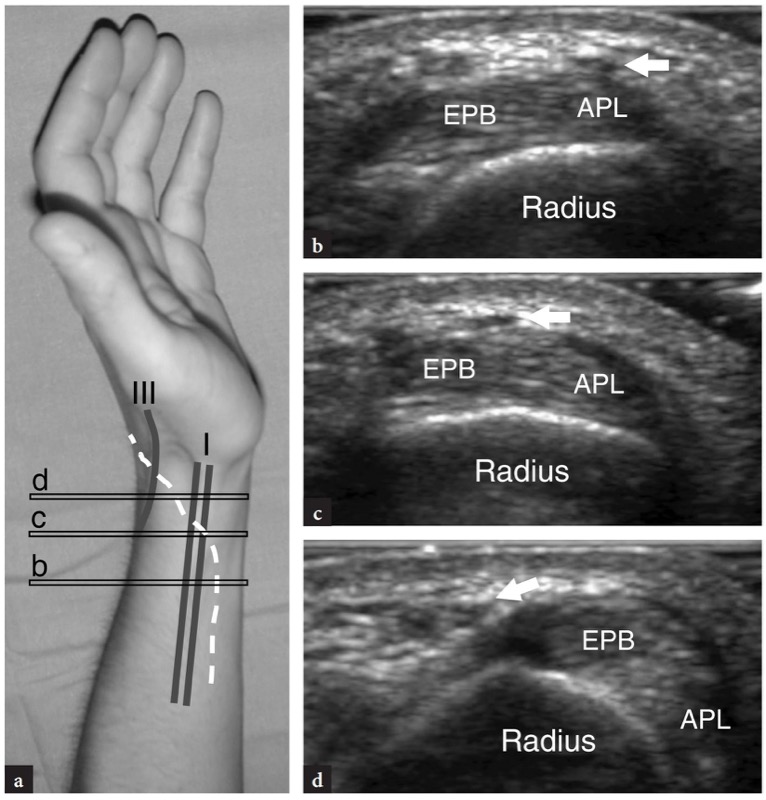
图 14a-d。 桡神经。 a 手腕外侧的照片,显示桡神经浅表皮支(白色虚线)与第一 (I) 和第三 (III) 间室的伸肌腱的关系。 b−d 横向 15−7 MHz US 图像在伸肌腱的第一个隔室上获得,水平(水平黑条)显示桡神经(箭头),因为它穿过拇长展肌 (APL) 和拇伸肌短肌腱 (EPB) 到达手背。 在手腕处,桡神经非常细小,只有在使用甚高频换能器时才能显示为微小的低回声图像
在桡骨远端,可以看到桡侧腕长伸肌和桡侧腕短伸肌并排走向第二间室,而拇长外展肌和拇短伸肌的肌肉侵入它们的浅层以到达第一间室,所谓的“交点”( 图。 15 ). 在更远的地方,桡侧腕长伸肌和短伸肌腱分开到达第二和第三掌骨的基部。 由于它们的尺寸较大,因此可以很容易地评估这些肌腱,并通过短轴平面追踪到它们的远端插入。 纵向平面可能有助于描绘这些肌腱的内部回声结构,并且特别有助于评估它们的远端插入。
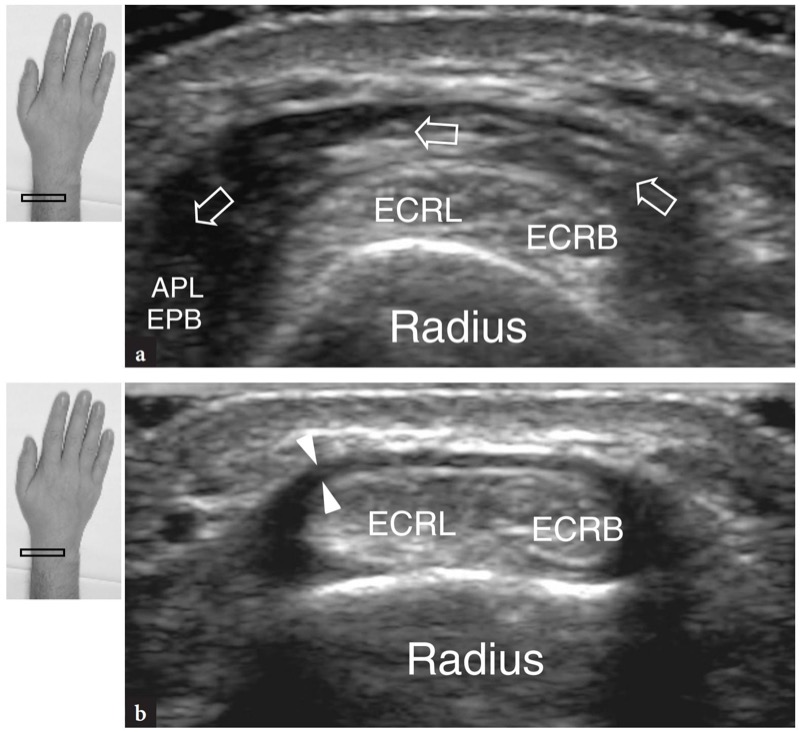
图 15a、b。 伸肌腱:第二间室。 横向 15-7 MHz US 图像在前臂远端获得 a,在伸肌腱第二隔室上方的桡骨远端获得 b。 在 a 中,美国展示了拇长外展肌和拇短伸肌(箭头)的肌肉腹部,因为它们穿过桡侧腕长伸肌 (ECRL) 和短伸肌 (ECRB) 的肌腱到达第一个隔室。 在更远的地方,在 b 中,桡侧腕短伸肌和长伸肌表现为成对的肌腱,位于桡骨远端。 支持带(箭头)显示为插入骨皮质的低回声带。 图上侧的插入物表示探头定位
23. 第三隔间
拇长伸肌腱是一种细肌腱,必须仔细评估,因为它通常受外伤或关节炎的影响。 一旦在 Lister 结节的内侧检测到,必须在短轴平面上进行跟踪( 图。 16 ). 由于该肌腱从内侧(近端)到外侧(远端)呈倾斜走向,因此应注意横向扫描必须倾斜,以保持扫描平面垂直于肌腱的长轴。 事实上,如果肌腱成像不正确,它可能会呈现出更明显的椭圆形和更大的横截面轮廓。 随着肌腱向远端前进,它穿过桡侧腕短伸肌和桡侧腕长伸肌。 需要仔细的扫描技术来描绘肌腱交叉点( 图。 17 ). 更多的远端图像显示拇短伸肌逐渐加入拇短伸肌的尺侧,拇短伸肌到达近端指骨基部的远端插入点。 这个小曲线肌腱的长轴 US 图像很难获得,总的来说,用处不大。
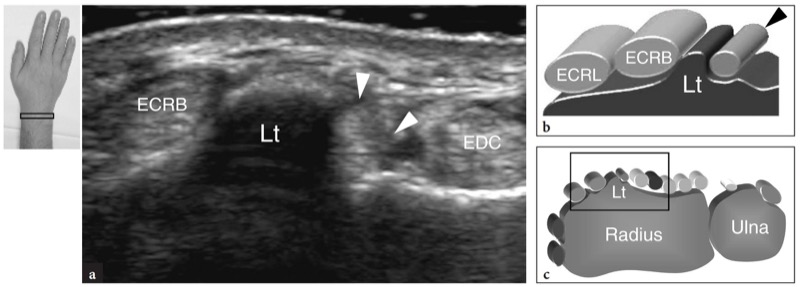
图 16a-c。 李斯特结节。 a 在背侧半径上获得的横向 15-7 MHz US 图像与 b 图相关性表明 Lister 结节 (Lt) 是一个离散的高回声骨突起,它将内侧的拇长伸肌(箭头)与桡侧腕短伸肌分开( ECRB)在其侧面。 EDC,趾伸肌腱; ECRL,桡侧腕长伸肌腱。 c 相对于手腕背侧结构的超声图像的探头定位和视野
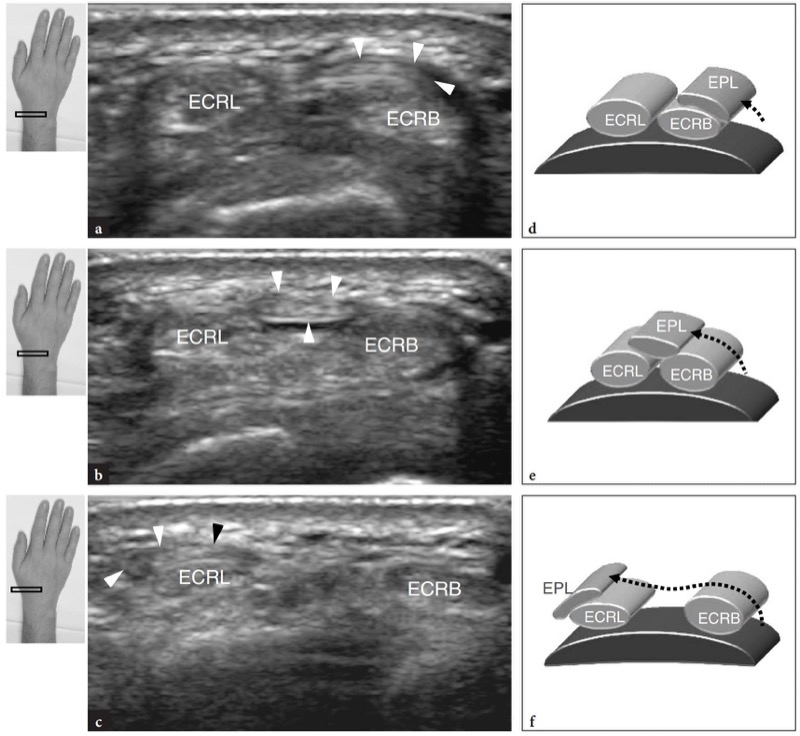
图 17 a-f。 伸肌腱:第二和第三隔室。 a−c 横向 15−7 MHz US 图像在 Lister 结节远端获得,具有 d−f 图相关性。 从头侧 (a) 到尾侧 (c),美国将拇长伸肌腱显示为穿过桡侧腕短伸肌 (ECRB) 和长伸肌 (ECRL) 的细纤维带(箭头)
24. 第四和第五隔间
由于后方伸肌与指伸肌和固有伸肌的密切关系,第四和第五间室通常一起评估。 桡骨远端骨骺的横断面超声图像显示,趾伸肌的多个滑移聚集在第四间室内( 图。 18 ). 由于它们并列很近,静态检查很难区分这些肌腱。 为了正确识别它们,应进行选择性动态扫描,同时要求患者交替弯曲和伸展相应的手指,同时检查者保持其他手指固定。 在第四间室的尺侧,仔细的美国扫描显示五指伸肌远离骨骼,在一个纯纤维隧道中( 图。 19 ). 该肌腱仅从浅表到达远端桡尺关节。 小指的屈伸运动可以增强对这条小肌腱的检测。 动态超声检查也可用于评估肌腱滑动。
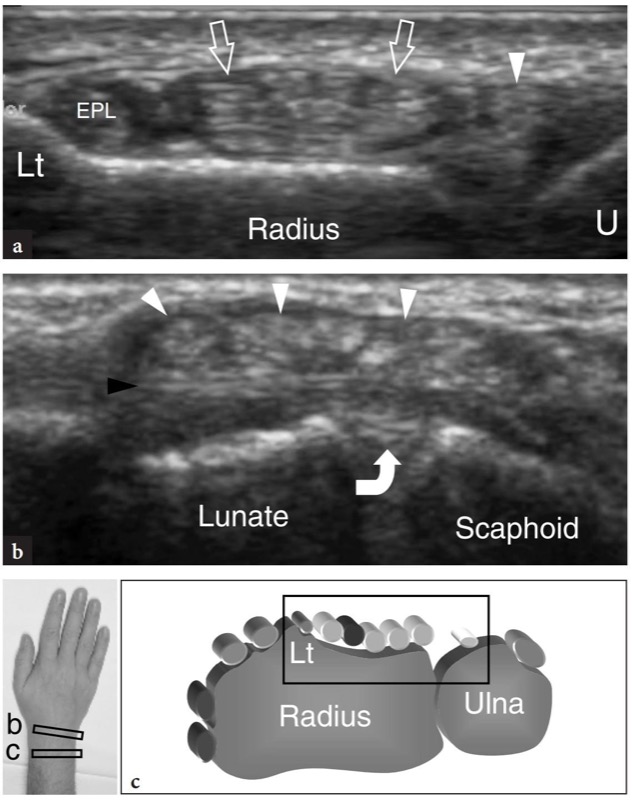
图 18a-c。 伸肌腱:第四间室。 在桡骨远端获得的横向 15-7 MHz US 图像显示第四间室(箭头)的肌腱位于拇长伸肌 (EPL) 和五指伸肌(箭头)肌腱之间的桡骨皮质上。 在这个水平上,第四隔室的肌腱紧紧包裹在支持带下方,除了使用相应手指的被动屈曲和伸展运动的动态扫描外,无法相互区分。 注意这些肌腱相对于李斯特结节 (Lt) 和尺骨头 (U) 的位置。 b 在近端腕骨行水平获得的横向 15-7 MHz US 图像显示固有伸肌和指伸肌(白色箭头)肌腱,由于不同的路线,它们比 a 中显示的水平更好。 这些肌腱位于背侧腕骨间韧带(黑色箭头)和舟月韧带的背侧(弯曲箭头)的表面。 c 相对于手腕背侧结构的超声图像的探头定位和视野
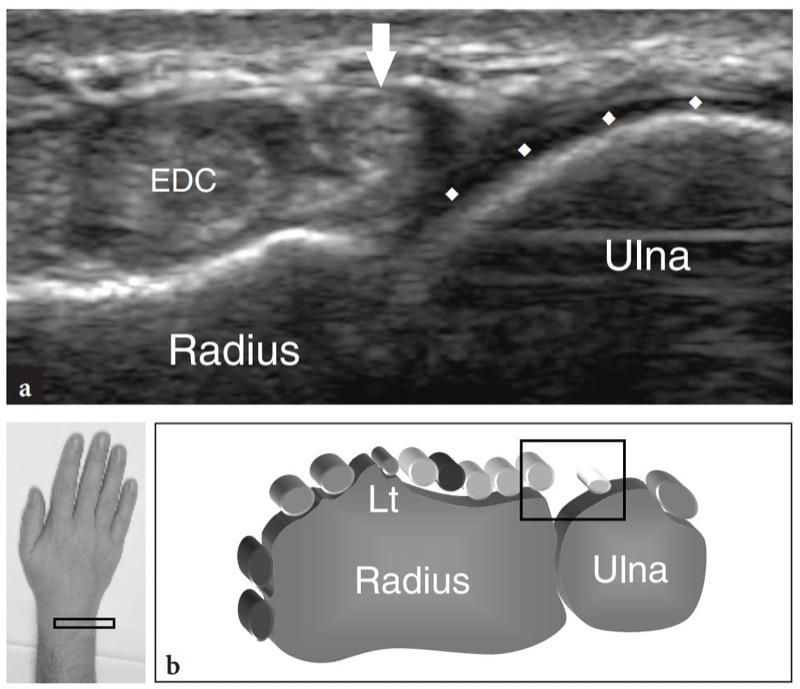
图 19 a、b。 伸肌腱:第五间室。 在远端桡尺关节水平获得的横向 15-7 MHz US 图像显示位于趾伸肌 (EDC) 内侧的五指伸肌(箭头)肌腱。 观察第五隔间的隧道缺乏骨质支撑,该隧道从桡骨和尺骨的骨表面升高。 在远端桡尺关节水平,尺骨头被关节软骨(菱形)覆盖。 b 相对于手腕背侧结构的超声图像的探头定位和视野
25. 第六隔间
第六间室是最容易用超声评估的,因为它只包含一条大肌腱,尺侧腕伸肌。 近端 US 图像显示尺骨远端骨骺的后内侧有一个浅沟,伸肌支持带呈曲线各向异性结构,尺侧腕伸肌腱位于骨纤维隧道内( 图。 20 ). 在更远的地方,可以看到肌腱覆盖在尺骨茎突上,它表现为一个小的圆形高回声结构。 离开尺骨后,尺侧腕伸肌腱位于钩骨背侧,然后位于第五掌骨基底部( 图。 20 ). 手腕的径向偏差允许美国在纵向平面上对尺侧腕伸肌进行最佳描绘。
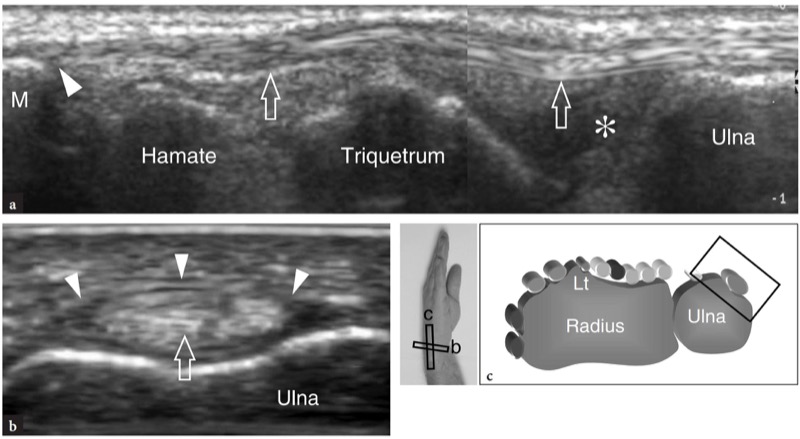
图 20a-c。 伸肌腱:第六间室。 长轴 15–7 MHz US 图像显示尺侧腕伸肌腱(箭头)穿过三角纤维软骨(星号)、三角骨和钩骨插入第五掌骨 (M) 的基部。 b 在尺骨头水平获得的短轴 15-7 MHz US 图像显示由支持带(箭头)保留在骨骼上的伸肌腱(箭头)。 c 相对于手腕背侧结构的超声图像的探头定位和视野
26.掌腕
为了评估手腕的掌侧,患者让他或她的手腕背侧朝向检查台。 标准的超声检查通常从从近端到远端获得的横向图像开始。
要检查的第一个解剖水平是在旋前方肌上方。 这块肌肉可以很容易地用超声检测到,它是一个低回声的肌腹,位于桡骨和尺骨远端干骺端的掌侧,深达屈肌,浅达远端桡尺关节。 由于这块肌肉从桡骨的掌侧产生并插入尺骨头,因此它的肌束横向定向,与纵向定向的覆盖屈肌相反( 图。 21 ). 通过在前臂远端将探头从纵向平面扫描到横向平面,反之亦然,可以清楚地认识到这种差异。 在更远的地方,US 显示尺骨的茎突是一个小的高回声圆形结构,具有后方声影。 茎突和桡骨之间的间隙充满了三角纤维软骨。 这种结构可以通过横向和倾斜的冠状图像来描绘( 图。 22 ). 在两个扫描平面上,三角形纤维软骨复合体表现为厚度大于 2.5 毫米的三角形均匀高回声区域(Chiou 等人,1998 年)。 在旋前方肌水平,US 可以显示不同的肌腱:指浅屈肌和指深屈肌、拇长屈肌、桡侧腕屈肌和尺侧腕屈肌( 无花果。 21, 23, 24 ). 在腕管的桡侧,桡侧腕屈肌腱表现为一个高回声的椭圆形结构,覆盖在舟状骨的高回声皮质之上。 纵向 US 图像显示该肌腱是舟状骨“S”形腹侧表面上的直纤维结构( 图24b ). 在隧道的尺侧,也可以看到浅层腕尺侧屈肌腱( 图24d ). 该肌腱远端肌腱连接的位置是可变的 (Grechenig et al. 2000)。 尺侧腕屈肌有一条直线,可以看到插入到豌豆骨的近端。 此外,其最表层的纤维可能会被暴露,因为它们覆盖在豌豆骨上并继续向下到达豌豆韧带。 与桡侧腕屈肌相比,尺侧腕屈肌腱的横截面轮廓更小。 在灰度超声图像上,由于其搏动性,尺动脉和桡动脉很容易看到。 桡动脉的主要标志是桡侧腕屈肌的外侧,而尺动脉通过尺侧腕屈肌的内侧( 图。 23 ). 在更远的地方,桡动脉在皮下组织内的横向位置移动,在皮肤和旋前方肌的表面之间( 图24a ). 当它接近桡骨远端时,这条动脉加深以在解剖学鼻烟壶内通过手腕的背侧。 它的手掌分支可以在皮下组织中成像为一个小的低回声搏动结构。 手掌支的大小变化很常见,该血管也可能与桡动脉一样大。 可以在更内侧的位置找到尺动脉。 可以发现手腕动脉数量的解剖变异。 靠近正中神经的前臂正中动脉的存在可以很容易地用超声评估。 在评估手腕血管时,应注意不要对动脉施加过大的压力,以免其塌陷和不可视化。
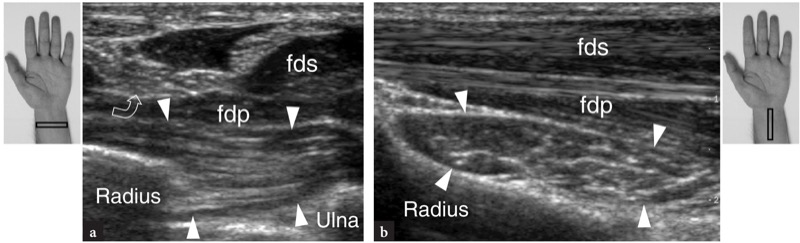
图 21a、b。 旋前方肌。 a 在前臂远端获得的横向和 b 纵向 15-7 MHz US 图像显示旋前方肌(箭头)位于指浅屈肌 (fds) 和深肌 (fdp) 的深处。 在 a 中,描绘了该肌肉的桡骨和尺骨插入。 请注意,旋前肌的纤维垂直于覆盖在上面的指屈肌的纤维。 此外,这块肌肉呈方形,与细长的屈肌截然不同。 弯曲的箭头,正中神经。 图上侧的插入物表示探头定位
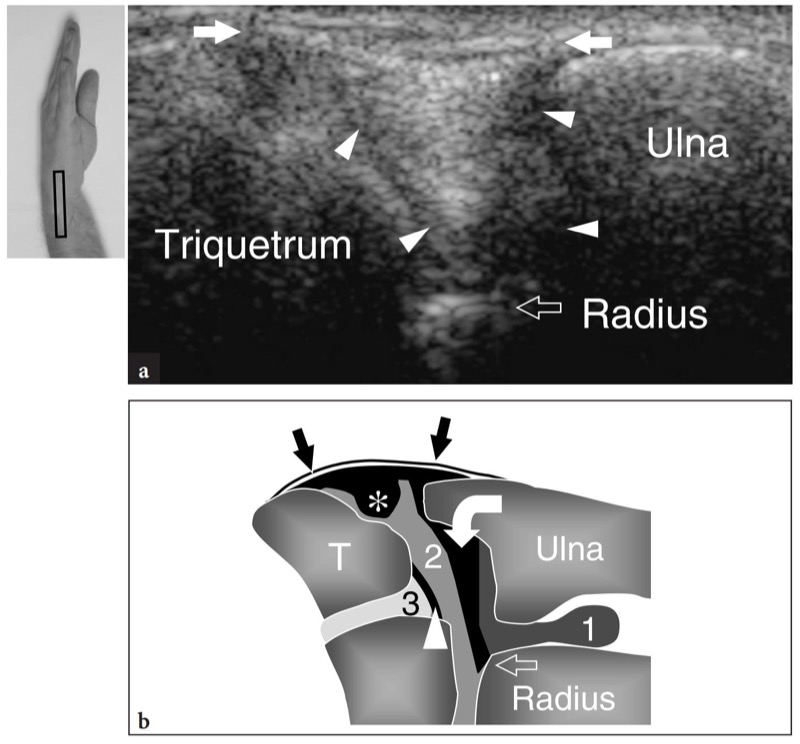
图 22a、b。 三角纤维软骨复合体。 a 手腕尺侧的 12-5MHz 冠状 US 图像与 b 图相关性显示三角形均匀高回声空间(箭头)介于三角骨、尺骨茎突和桡骨之间。 在其表面方面,该空间由纤维状尺侧副韧带(箭头)界定。 US 无法根据回声纹理标准将三角纤维软骨与半月板同系物区分开来。 此外,软骨的更近端部分被尺骨茎突的声学阴影部分掩盖。 在 b 中,显示了三角纤维软骨(弯曲箭头)、同源半月板(星号)和尺侧副韧带(直箭头)之间的关系。 观察这些结构相对于远端尺骨 (1)、桡骨 (2) 和中腕 (3) 关节以及骨性地标的位置。 箭头,月三角韧带。 图中左上角的插入表示探头定位
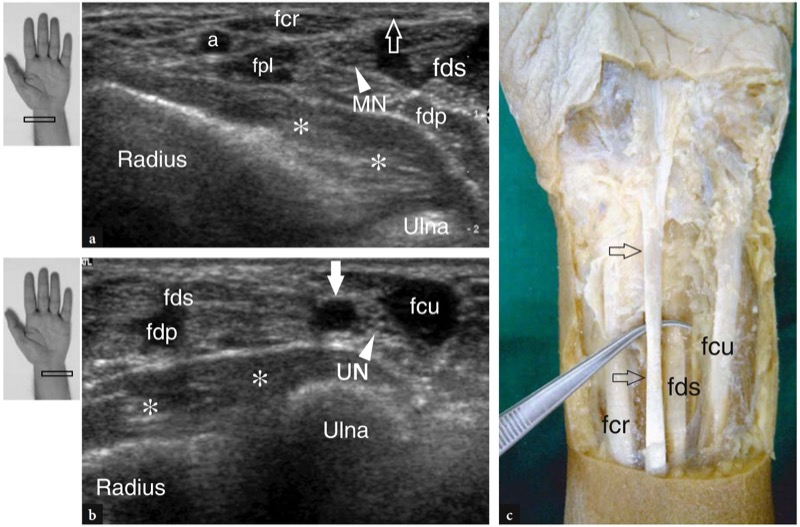
图 23a-c。 靠近腕管的腹侧手腕结构。 在手腕近端的桡骨和尺骨侧(桡骨和尺骨干骺端水平)获得的横向 12-5 MHz US 图像显示了在旋前方肌(星号)上向手腕行进的腹侧肌腱、神经和血管之间的关系。 从外侧到内侧,这些结构是:桡动脉 (a)、桡侧腕屈肌 (fcr) 和拇长屈肌 (fpl)、正中神经 (MN)、趾浅屈肌 (fds) 和趾深屈肌 ( fdp)、尺动脉(白色箭头)、尺神经 (UN) 和尺侧腕屈肌 (fcu)。 在 a 中,将掌长肌腱观察为位于桡侧腕屈肌内侧的非常浅薄的低回声带(空心箭头)。 c 手腕腹侧的大体解剖视图显示掌长肌(箭头)与桡侧腕屈肌 (fcr)、指浅屈肌 (fds) 和尺侧腕屈肌 (fcu) 肌腱的关系。 图左上角的插入物表示探头定位
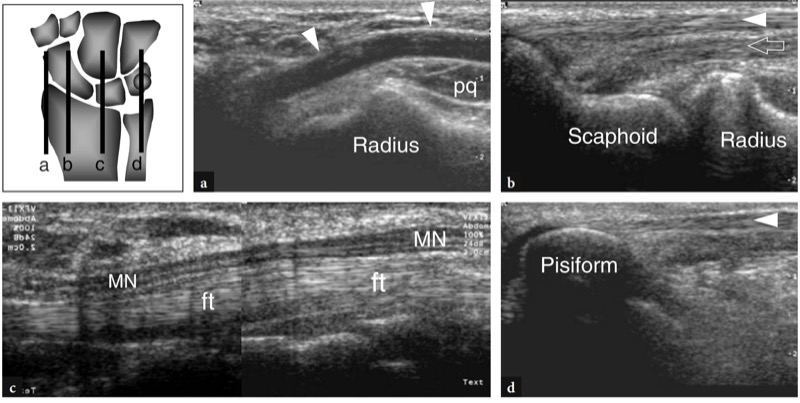
图 24a-d。 根据图左上角所示的参考图,使用 12-5 MHz 超声换能器获得的手腕腹侧纵向扫描平面从外侧 (a) 到内侧 (d):a,桡动脉走行(箭头),位于皮肤和旋前肌 (pq) 之间的浅层,然后加深进入解剖学鼻烟壶; b,桡侧腕屈肌(箭头)和拇长屈肌(箭头)在舟骨上的分叉路线; c,正中神经 (MN) 相对于腕管屈肌腱 (ft) 的浅表走行,d,尺侧腕屈肌腱(箭头)走行至豌豆肌浅表
在腕管和 Guyon 隧道的近端,正中神经和尺神经根据其独特的束状回声纹理被识别。 靠近手腕,正中神经变得更加浅表和外侧,然后向中线延伸并在更深的位置进入腕管 (Jamadar et al. 2001)。 正中神经的手掌皮支起自其掌桡象限,距离近端腕横纹约 5 厘米(Taleisnik 1973)。 它仍然束缚在主要神经干上,在大约 2 厘米( 图。 25 ). 穿过前臂筋膜或腕横韧带进入手掌后,正中神经的掌皮支供应鱼际和掌中部的皮肤。 从手术角度观察手掌皮支很重要,以避免在过度径向入路松解腕横韧带时意外切除。 该分支受伤后会出现术后感觉障碍。 在短轴平面上,高分辨率 US 换能器可以对这个小神经分裂进行成像。 尺神经位于前臂远端的内侧,位于尺侧腕屈肌腱和尺动脉之间。 由于与尺动脉的关系密切,通过检测相邻动脉的搏动性或彩色血流信号的存在,可以很容易地识别尺神经。
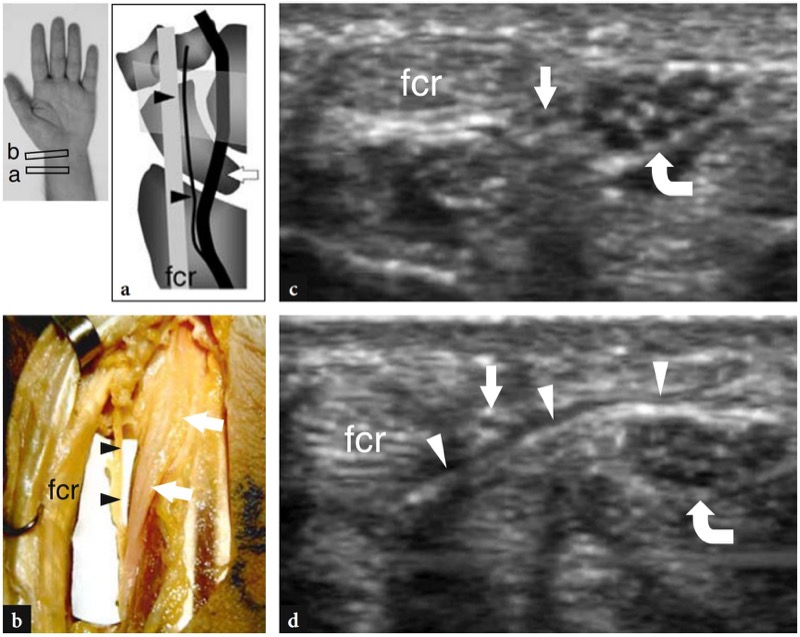
图 25a-d。 正中神经手掌皮支。 a 手腕外侧的冠状视图示意图和 b 相应的大体解剖标本概述了正中神经(箭头)及其掌侧皮肤分支(箭头)相对于桡侧腕屈肌腱 (fcr) 和腕横韧带的走行. c,d 横向 15-7 MHz US 图像在桡骨远端获得的 c 和在近端腕管水平获得的 d 显示手掌皮肤分支是一个小的低回声束(直箭头),它离开正中神经(弯曲箭头)并刺穿腕横韧带(箭头)在它和桡侧腕屈肌腱(fcr)之间运行
28.近端腕管
识别近端腕管最有用的骨性标志是尺骨侧的豌豆骨和桡骨侧的舟骨。 在超声检查中,这些骨骼表现为圆形高回声结构,伴有后方声影。 一旦在单个图像中展示了这些地标,就应调整探头的方向以优化隧道内软组织的描绘( 图。 26 ). 来回倾斜探头可能有助于通过相邻的各向异性肌腱区分低回声正中神经。 相对于桡侧腕屈肌,拇长屈肌腱走行位置较深,稍靠近中线。 倾斜纵向 US 图像可以在同一平面上描绘这些肌腱。 与远端隧道相比,近端腕管的尺寸更大。 在一项比较美国尸体的研究中,美国已证明在评估腕管和正中神经的不同直径、轮廓和横截面积方面是准确的(Kamolz 等人,2001 年)。 腕横韧带显示为厚度为 1-1.5 mm 的薄的略微凸起的带( 图。 26 ). 它与豌豆骨和舟状骨的附着很容易用超声检测到。 由于其曲线形状,各向异性腕横韧带在 US 波束不垂直于它时可能会出现低回声。 在附件中尤其如此。 即使使用仔细的扫描技术,高分辨率 US 也无法描绘握持桡侧腕屈肌腱的腕横韧带的外侧部分。 九个屈肌腱(四个来自指浅屈肌,四个来自指深屈肌和拇长屈肌)可以作为单独的结构在腕管内成像( 图。 26 ). 根据它们的解剖位置(桡屈肌位于隧道的桡侧,尺骨屈肌位于尺骨侧)和它们在动态超声扫描中的作用,很容易识别这些肌腱中的每一个。 与指屈肌腱的圆形横截面轮廓相比,拇长屈肌的形状更椭圆,其长轴在横向平面上垂直定向。 至少部分地,这可能取决于该肌腱的走向,该肌腱呈放射状分叉到达拇指。 正中神经走行浅表并平行于第二和第三屈肌腱,在拇长屈肌腱内侧,刚好深入腕横韧带( 图。 26 ). 它的横截面通常是椭圆形,但其形状可能会根据手腕位置而变化,并且因受试者而异 (Kuo et al. 2001)。 此外,甚至神经的大小似乎也会随着手腕活动而改变 (MassyWestropp et al. 2001)。 在手指弯曲或握紧拳头期间,美国横向图像显示正中神经在下方滑动的屈肌腱上的被动移动(Nakamichi 和 Takibana 1992)。
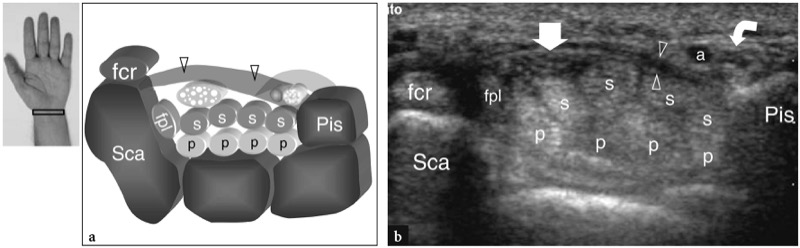
图 26 a、b。 近端腕管和 Guyon 隧道。 a 示意图和 b 相应的横向 12-5 MHz US 图像显示了由舟骨 (Sca) 和豌豆 (Pis) 界定的腕管近端水平。 腕横韧带(箭头)形成腕管的顶部和 Guyon 隧道的底部。 手掌腕韧带(浅灰色)形成 Guyon 隧道的掌侧边界。 US 图像显示指浅屈肌腱 (s) 和深屈肌腱 (p)、拇长屈肌腱 (fpl) 和桡侧腕屈肌腱 (fcr) 以及延伸穿过腕管的正中神经(直箭头),神经位于掌桡侧。 在豌豆水平,尺神经(弯曲的箭头)在 Guyon 隧道内走行到尺动脉 (a) 的内侧
一些与临床相关的根管内结构解剖变异可以通过超声识别。 据报道,腕管内存在异常肌肉,包括辅助屈肌或插入指深屈肌腱的蚓状肌的近端延伸 (Timins 1999)。 当主干在前臂远端分裂时,会出现双叉正中神经(腕管内存在两对神经)(Iannicelli 等人 2000 年、2001 年;Propeck 等人 2000 年)。 尽管神经的两个组成部分可以在近端分开,但它们通常在隧道内并排排列( 图。 27 ). 前臂持续正中动脉是一条副动脉,起自前臂近端的尺动脉,伴随正中神经走行贯穿前臂和腕管。 它可以与双歧正中神经或正常神经相关联。 在第一种情况下,它位于两个神经束之间; 在第二种情况下,它在神经的尺侧运行( 无花果。 28, 29 ). 当与双歧神经相关时,动脉和神经束可能被共同的神经外膜包裹,或者可能作为独立的结构自由走行。 解剖学研究表明正中动脉在多达 20% 的尸体解剖中存在(Rodriguez-Niedenfuhr 等人,1999 年)。 US 可以很容易地评估正中动脉的存在,并应在报告中详细说明。 事实上,手外科医生必须警惕这些异常的存在,因为在关节镜下松解腕横韧带期间神经和动脉可能会受伤。
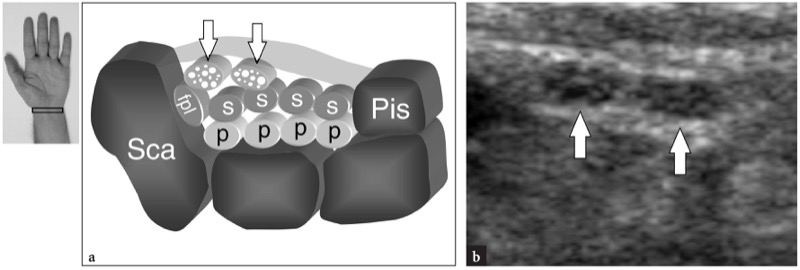
图 27 a、b。 双歧正中神经。 a 示意图和 b 相应的横向 12-5 MHz US 图像在无症状受试者的手腕腹侧显示双叉正中神经的桡骨和尺骨干(箭头)。 鳞片,舟状骨; Pis,豌豆形; fpl,拇长屈肌腱; p 和 s,指深屈肌和浅屈肌腱
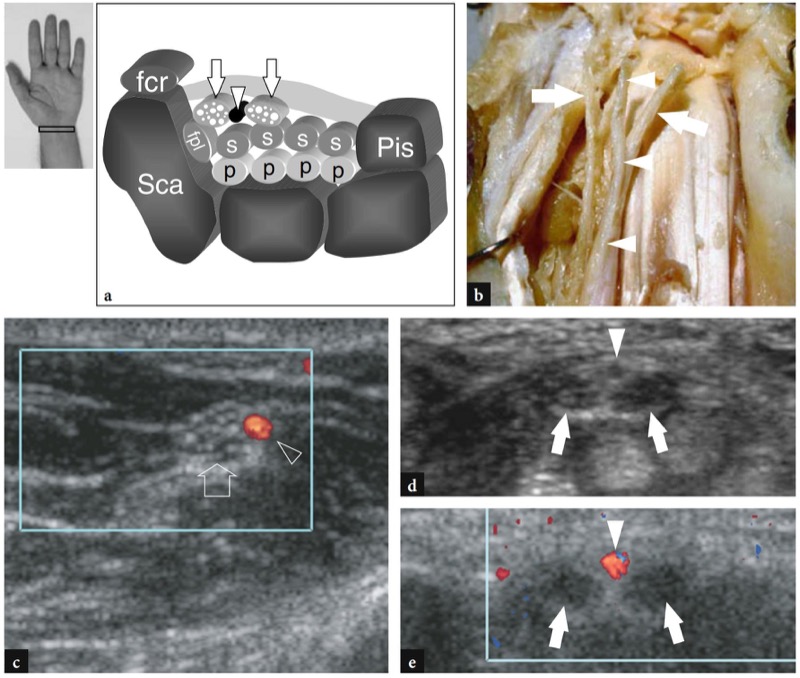
图 28a-e。 前臂的持续正中动脉和双叉正中神经。 a 轴向平面的示意图和 b 腕管的大体解剖冠状视图勾勒出介于双歧正中神经的两个主干(箭头)之间的持续性正中动脉(箭头)的走行。 c 在前臂中部获得的横向 12-5 MHz US 图像显示持续正中动脉(箭头)与正中神经(箭头)的关系。 观察正中神经尚未在前臂中部水平分开。 横向 d 灰阶和 e 彩色多普勒 12-5 MHz US 图像在 c 中所示的同一病例的近端腕管水平获得,表明正中动脉(箭头)位于双裂中位数的桡骨和尺骨干(箭头)之间神经。 请注意,两个神经干和动脉被一个共同的神经外膜包裹着。 患者有与腕管综合症相关的轻度间歇性症状。 鳞片,舟状骨; Pis,豌豆形; fcr,桡侧腕屈肌腱; fpl,拇长屈肌腱; p 和 s,指浅屈肌腱和指深屈肌腱
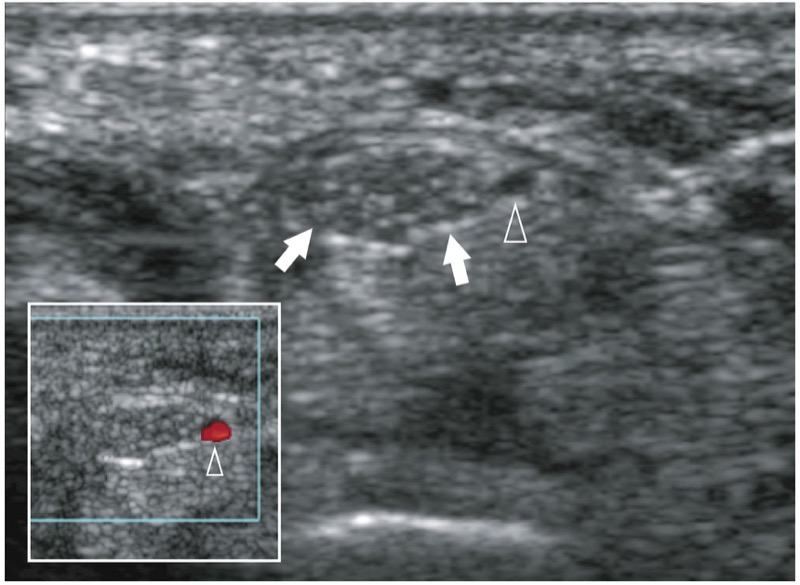
图 29. 前臂的持续正中动脉。 无症状受试者近端腕管的横向灰度 12-5 MHz US 图像显示正中神经(箭头)的尺侧有持续的正中动脉(箭头)。 注意动脉相对于低回声神经束的无回声外观。 在图中右下方的插图中,彩色多普勒成像显示血管内的血流信号
29.远端腕管
远端腕管的主要骨性标志是桡侧的梯形结节和尺侧的钩骨钩。 梯形因其平坦的掌面而易于识别,而钩骨钩的小曲线轮廓相对于豌豆骨更靠近中线。 由于钩骨钩位于更中心的位置,因此远端隧道比近端隧道小得多。 此外,远端腕横韧带在此水平处较厚且外观笔直。 随着隧道从近端到远端逐渐变窄,正中神经往往在远端呈现出更扁平的外观。 在神经深处,屈肌腱更难彼此区分,因为它们靠得很近( 图。 30 ). 此外,它们位于较深的位置,与中腕关节的掌侧囊密切相关。 通过在隧道的桡侧扫过换能器,可以在梯形结节下的狭窄凹槽内成像桡侧腕屈肌腱。 立即检测到拇长屈肌腱的内侧。 神经的整体大小可以通过比较其横截面与下面的肌腱来主观估计。 正中神经的束状回声结构在近端更明显,在隧道的入口处,神经平行于皮肤走行并垂直于 US 束,而不是在神经具有倾斜向下走行的远端隧道中。 在评估远端腕管中正中神经的内部结构时,应进行倾斜探头方向或手腕轻微屈曲。 在离开腕横韧带的远端边缘后,正中神经分为两个或三个分支,即掌指总神经,指神经从这些分支发出,作为手指相对侧的末端分支( 图。 31 ).
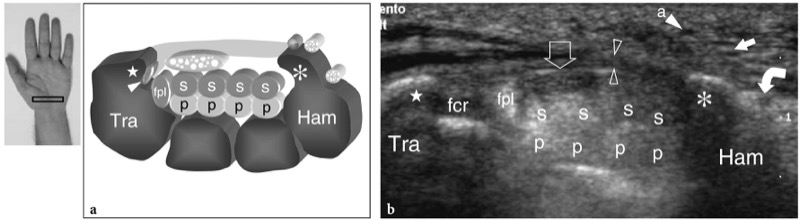
图 30 a、b。 远端腕管。 a 示意图和 b 相应的横向 12-5 MHz US 图像显示了由梯形 (Tra) 和钩骨 (Ham) 界定的腕管远端水平。 腕横韧带(空心箭头)插入梯形结节(星形)和钩骨钩(星号)上。 US 图像显示指浅屈肌 (s) 和深屈肌 (p) 的肌腱、拇长屈肌 (fpl) 和桡侧腕屈肌的肌腱(a 中的白色箭头,b 中的 fcr)和正中神经(空心箭头) ). 在钩骨水平,腕横韧带比近端腕管厚,尺神经分为两个末端分支:深运动(弯曲箭头)和浅感觉(直白色箭头)分支。 a、尺动脉
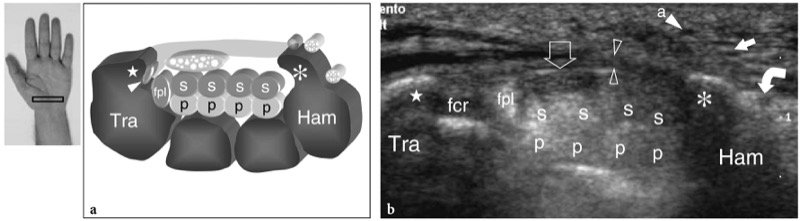
图 31a、b。 腕管外的正中神经。 a 横向 12-5 MHz US 图像在腕横韧带远端之外获得,b 大体解剖相关性显示正中神经 (MN) 的主干分为三个分支 (1、2、3),常见掌指神经
30. 居永隧道
Guyon 隧道位于相对于腕管的内侧和表面位置。 它由腕横韧带的背侧和桡侧的腕掌浅韧带以及尺侧的豌豆骨的外侧界定。 超声很容易检测到腕横韧带和豌豆骨。 相反,浅表掌腕腕韧带非常薄,难以形象化。 一旦发现豌豆的曲线形状,应注意将尺动脉识别为圆形、脉动的低回声结构。 尺神经位于这两个结构之间,可以通过探头的细微倾斜运动更好地描绘。 它看起来是一个 2-2.5 mm 大小的小结构,包含一些内部低回声束( 图32a,b ). 隧道中最常遇到的异常肌肉是小指外展肌 (Timins 1999)。 在豌豆骨远端,远端 Guyon 隧道可以用非常高分辨率的传感器成像。 在这个水平,可以看到尺神经分为两个终末支:浅感觉支继续靠近尺动脉走行,而深运动支沿着钩骨钩的内侧表面走行( 图.32c,d ). 类似地,尺动脉分为浅支和深支,每支都跟随各自的神经束。
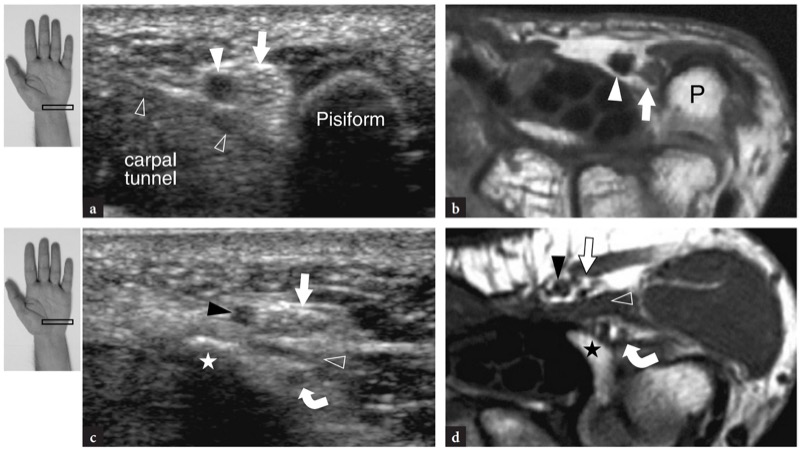
图 32a-d。 古永隧道。 a,c 横向 15-7 MHz US 图像与 b,d 对应的横向 T1w SE MR 成像相关性显示 a,b 豌豆 (P) 水平的近端 Guyon 隧道,和 3092 钩状钩(星形)指示的远端隧道。 a,b 高分辨率 US 显示位于尺动脉(白色箭头)和豌豆骨之间的尺神经主干(白色箭头),刚好在腕横韧带(空心箭头)的表面。 c,d 在更远的地方,尺神经的浅表感觉(直箭头)和深部运动(弯箭头)分支在另一个上方可视化。 注意小指短屈肌(空心箭头)的滑移,介于浅表和深层神经分支之间,以及深层神经分支与钩骨钩(星形)的外斜面之间的关系更密切。 黑色箭头,浅尺动脉。 图左上角的插入物表示探头定位。
31. 手腕病理学 – 手腕背侧病理学
手腕背侧的肌腱炎和肌腱病很常见,在手外科咨询中占很大比例。 它们可能与局部原因有关,特别是由于运动或职业活动导致的过度使用,或者可能是全身性肌肉骨骼疾病的结果。 由于手腕背侧的肌腱被滑膜鞘覆盖,术语“腱鞘炎”更准确地定义了大多数这些病症。 腕背肌腱病的典型部位包括: 第一间室伸肌腱的桡骨茎突(de Quervain 病); 桡侧腕短伸肌和拇长伸肌与拇长展肌和拇短伸肌交叉的水平(交叉综合征); 拇长伸肌腱的李斯特结节周围区域; 尺侧腕伸肌的尺骨头区域( 图33a )(Daenen 等人,2004 年)。 由于伸肌腱撕裂在手中比在手腕处更常见。
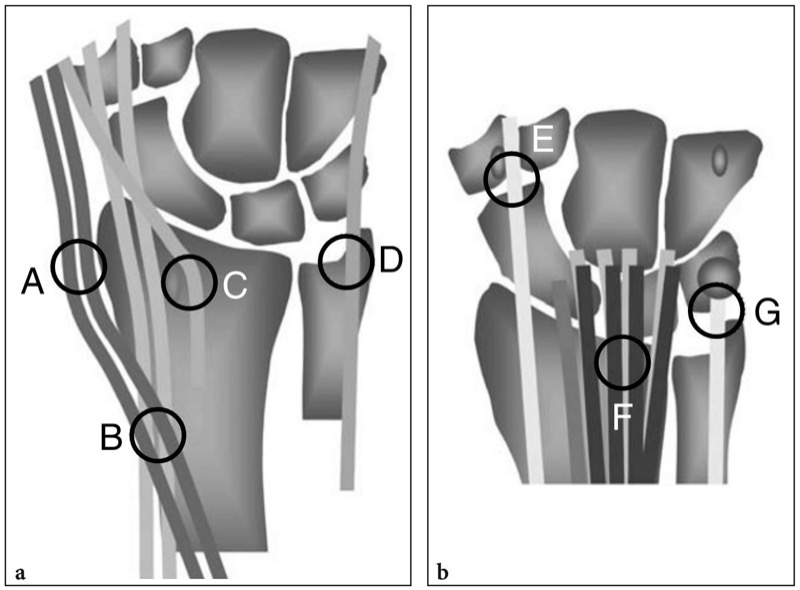
图 33 a、b。 示意图说明了手腕背侧和腹侧过度使用肌腱病的典型部位,包括:A,de Quervain 腱鞘炎; B、交叉综合症; C、拇长伸肌腱鞘炎、D、尺侧腕伸肌腱鞘炎; E、桡侧腕屈肌腱鞘炎; F、指浅屈肌和指深屈肌腱鞘炎; G、尺侧腕屈肌腱病
32. 德奎尔万病
De Quervain病是过度使用腕部腱鞘炎的典型例子。 这种情况通常影响执行拇指重复运动的患者,例如打字员和钢琴演奏者。 新妈妈通常也会因手腕反复伸展和屈曲以及拇指抵抗阻力外展而受到影响,例如在握住婴儿头部(婴儿手腕)时发生(Anderson 等人,2004 年)。 桡骨茎突水平的轻度慢性微创伤可导致手腕伸肌支持带局部增厚、伸肌腱第一隔室变窄以及随后的拇短伸肌腱和拇长展肌腱的撞击和炎症。 临床上,患者主诉桡骨茎突压痛和疼痛,拇指的大幅度运动和用力捏物体会加剧这种情况。 正如在 Sect. 10.3.1,一种有用的诊断测试,Finkelstein 测试,通过在拇指最大程度弯曲的情况下施加手腕的被动尺骨偏移来执行,这种操作会加重患者的疼痛。 de Quervain 病的治疗依赖于抗炎药和夹板。 耐药病例采用更具侵入性的方法治疗,例如局部注射和手术松解支持带。 将第一隔室分开的垂直隔膜似乎容易引起局部肌腱摩擦,并且在患者中比在尸体调查中更常见(Bahm 等人,1995 年)。 几位作者描述了 de Quervain 病在美国的出现(Gooding 1988 年;Marini 等人 1994 年;Nagaoka 等人 2000 年;Trentanni 等人 1997 年;Giovagnorio 等人 1997 年)。 纵向和横向美国图像均在桡骨茎突上进行。 虽然纵向平面在动态扫描过程中更有价值,但横向图像可以更好地观察支持带、内部隔膜和副肌腱。 受影响的肌腱通常肿胀,并且作为一个整体,它们在支持带下的横截面比正常受试者更圆( 无花果。 34, 35 ). 在急性期,肌腱周围的滑膜鞘积液可在支持带的远端尾部显示,而在慢性长期疾病中,伸肌腱可能出现低回声或可能具有不均匀的回声结构。 应在美国准确搜索增厚和低回声的伸肌支持带,因为它的显示可以表明需要手术减压。 附属的垂直隔膜表现为介于肌腱之间的薄垂直低回声带 (Nagaoka et al. 2000)。 垂直隔膜的演示具有临床意义,因为它可以作为注射类固醇扩散的屏障,并且需要在手术中打开两个隧道 (Leslie et al. 1990)。 在某些情况下,当存在隔膜时,炎症过程可能选择性地累及一根肌腱( 图。 36 ). 在术后环境中,高分辨率超声可以识别并发症,例如由于支持带过度切面导致的掌侧肌腱半脱位( 图。 37 ). 总之,虽然de Quervain腱鞘炎的临床诊断并不困难,但超声可以帮助确诊、检测是否存在垂直隔膜以及评估肌腱不稳定等术后并发症。
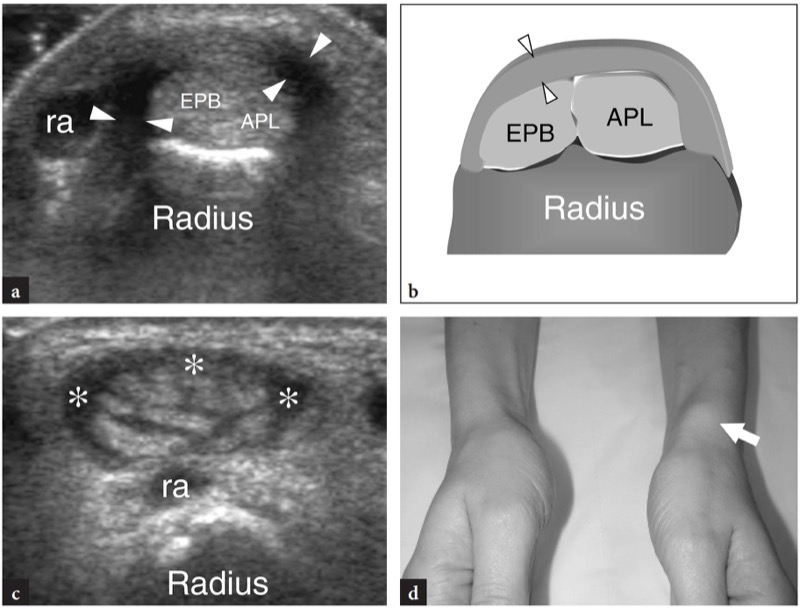
图 34a-d。 de Quervain 病。 a 在桡骨茎突上获得的横向 12-5MHz US 图像和 b 相应的示意图显示第一隔间支持带的显着增厚和低回声外观(箭头)。 在隧道内,由于水肿变化,拇短伸肌 (EPB) 和拇长展肌 (APL) 肌腱尺寸增大。 它们无法彼此区分,因为它们被压在骨纤维隧道的狭窄空间内,并且相对于它们的正常外观具有更圆的轮廓。 在支持带远端获得的短轴 12-5 MHz US 图像显示第一隔室中的副肌腱和轻度鞘液积液(星号)。 在隧道外,观察伸肌腱的减压外观。 d 同一患者手腕的照片显示桡骨茎突上的局部肿胀(箭头)。 ra,桡动脉
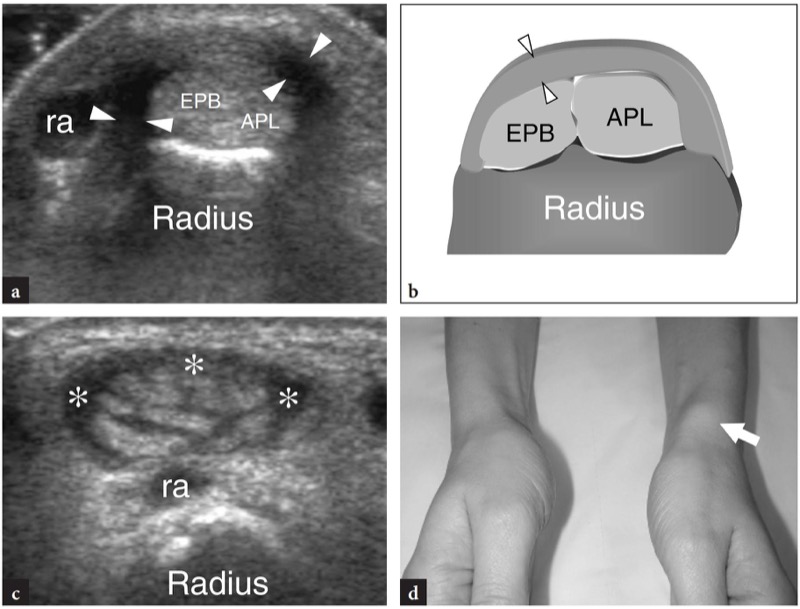
图 35 a、b。 de Quervain 病。 在第一个隔室上获得的长轴 12-5 MHz US 图像显示了疾病的主要体征,包括增厚和低回声的支持带(箭头)以及伸肌腱鞘(箭头)中的滑膜肥大和积液(星号)。 注意支持带的位置,它位于桡骨茎突上方以保持伸肌腱靠在其上,以及桡动脉 (ra) 穿过第一个隔室到达手腕背侧时的横截面外观。 b 彩色多普勒 US 图像显示由分布在肌腱鞘周围和肌腱本身(箭头)内的血流信号组成的富血管模式(由于炎症性充血)。 注意这些血管起源于邻近的桡动脉 (ra)
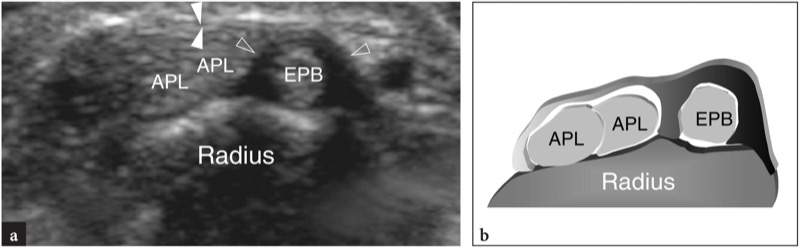
图 36 a、b。 不完全性 de Quervain 病。 a 在桡骨茎突上获得的横向 12-5 MHz US 图像和 b 在具有 de Quervain 病急性临床症状的患者中获得的相应示意图表明支持带的背侧部分(空心箭头)和垂直隔膜(空心箭头)的选择性增厚) 包裹拇短伸肌腱 (EPB),而支持带的腹侧部分(白色箭头)和拇长外展肌腱 (APL) 保持正常外观。 在这种情况下,皮质类固醇的注射被选择性地定向到拇短伸肌的鞘
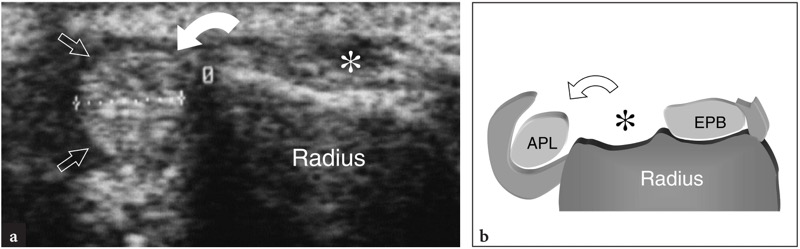
图 37 a、b。 支持带手术松解后 de Quervain 病的术后并发症。 在桡骨茎突上获得的横向 10-7.5 MHz US 图像与 b 对应图显示拇长展肌腱(直箭头)在第一伸肌室的支持带过度部分后的手掌脱位(弯曲箭头)。 注意桡骨茎突上的空槽(星号)。 患者是一名专业钢琴家,她的活动受到很大限制
33.瓦腾堡病
影响腕部桡神经浅表终末支的神经病变称为 Wartenberg 病。 这种相当常见的情况可能继发于创伤或医源性事件,例如静脉输液、三角纤维软骨不稳定以及肱桡肌和桡侧腕长伸肌腱之间的神经卡压,最常发生在需要前臂旋前同时屈曲和屈曲的活动中手的尺骨偏差。 神经张力增加会导致局部缺血、局部炎症和疼痛。 Wartenberg 神经病与 de Quervain 腱鞘炎或斜方掌掌关节关节炎的鉴别在临床上并不简单。 事实上,这些病症可能表现为手腕背侧表面和前臂远端的疼痛向远端放射到手背和拇指。 高分辨率超声检查能够描绘牵拉或外伤后桡神经浅表皮支的细微异常( 图。 38 ). Wartenberg 病的治疗取决于局部因素和致病因素。 在神经压痛部位注射皮质类固醇是首选治疗方法,因为它对患者的痛苦最小且有效。 由于神经的浅表末端分支在末端范围内旋时被截留,因此应避免这种运动。
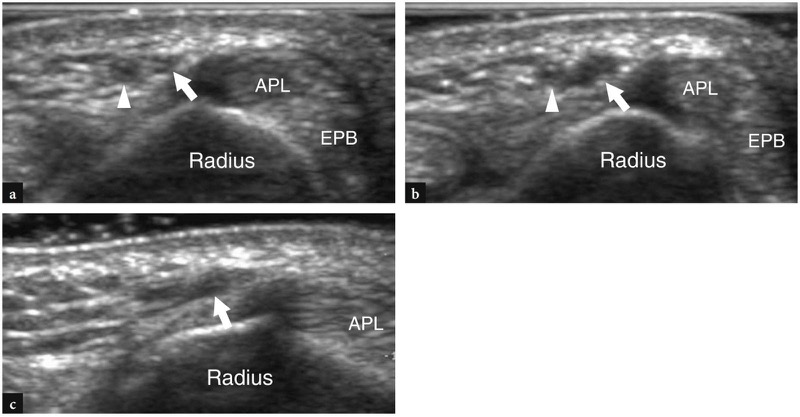
图 38a-c。 沃腾伯格综合症。 a,b 短轴和 c 长轴 15-7 MHz US 图像显示在头静脉静脉输液后出现桡神经浅表神经病变症状的患者腕部桡神经。 a 在损伤水平的近端,可以看到一条外观正常的神经(箭头)与一条闭塞的头静脉(箭头)相邻。 b,c 在穿刺水平,神经(箭头)的纺锤形低回声增厚伴有束状回声纹理的丧失可被视为外伤的结果。 注意神经相对于拇长展肌 (APL) 和拇短伸肌 (EPB) 肌腱的位置
34.交叉综合症
交叉综合征是由于刺激腕部的两个径向伸肌——桡侧腕长伸肌和桡侧腕短伸肌——在拇长展肌和拇短伸肌交叉的水平。 这种情况通常继发于手腕的职业重复屈曲和伸展,例如赛艇运动员和举重运动员。 临床诊断并不简单,因为交叉综合征很容易与更远端的 de Quervain 病混淆。 手腕夹板和局部类固醇注射对大多数患者都有疗效。 交叉综合征在 US 表现为两个肌腱群之间边界不清的低回声区,可能对应于局部软组织水肿和腱鞘液,它们之间的高回声劈裂面消失( 图。 39 ). 真正充满液体的滑液囊是一种罕见的发现。
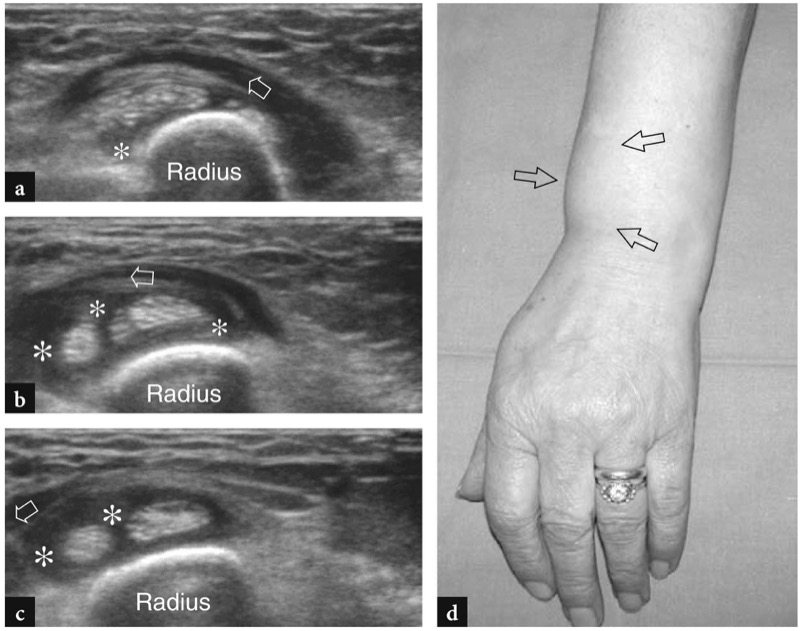
图 39a-d。 交叉综合症。 a−c 横向 12−5 MHz US 图像的序列序列,从前臂远端背侧的头骨到 c 尾部获得,显示在这些肌腱所在的水平的桡侧腕长伸肌和短伸肌鞘内有腱鞘积液(星号)拇长展肌和拇短伸肌的肌腹穿过(箭头)。 注意介于这两个肌腱组之间的高回声脂肪平面的丢失。 d 同一患者的前臂和手腕照片显示前臂远端背侧桡侧软组织肿胀(箭头)
如前所述,拇长伸肌腱(伸肌腱的第三间室)是一条细肌腱,在到达手背之前反射在李斯特结节的内侧。 由于机械摩擦和它的小尺寸,拇长伸肌经常受到腱鞘炎的影响,表现为 Lister 结节的局部疼痛,并且不太常见,在拇指运动期间出现局部捻发音。 这种情况可能与先前的桡骨远端骨折有关 (Denman 1979),如果不治疗,会导致相当大的肌腱无力、部分和完全撕裂。 在拇长伸肌腱鞘炎中,滑膜鞘积液通常出现在 Lister 结节近端和肌腱穿过桡侧腕长伸肌后( 图。 40 ). 由于筋膜下的空间有限,只有当渗出量显着时,该肌腱的滑膜鞘才可能在李斯特结节区域和桡腕伸肌上因积液而膨胀。
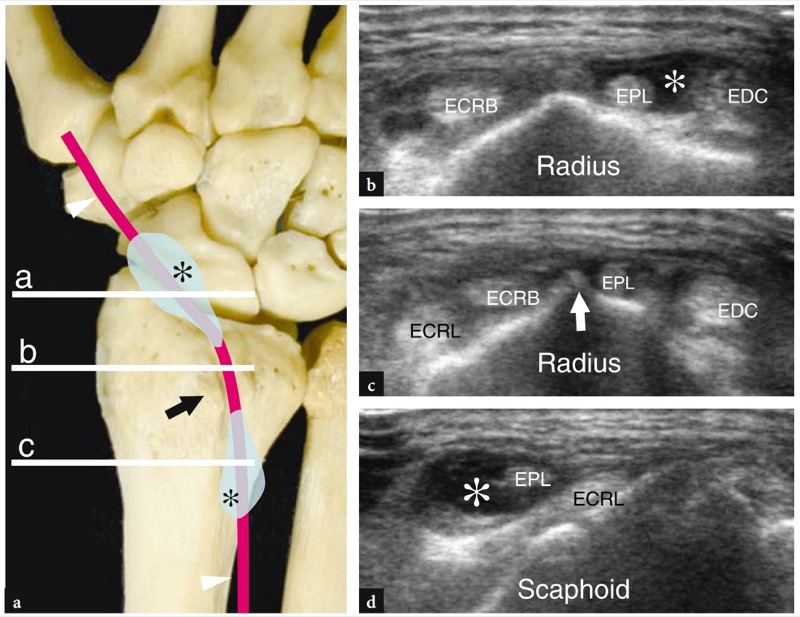
图 40a-d。 拇长伸肌腱鞘炎。 a 腕骨的背面显示了拇长伸肌腱(箭头)相对于 Lister 结节(箭头)的走行以及腱鞘炎病例中典型的漏壶样鞘液分布(星号)。 除了大量积液的情况外,第三间室的狭窄隧道本质上阻碍了 Lister 结节水平的拇长伸肌鞘扩张。 大多数情况下,液体分布在 Lister 结节的近端和肌腱穿过桡侧腕长伸肌之后。 b−d 横向 15−7 MHz US 图像在伸肌腱的第三隔室上获得的水平(水平白色条)显示拇长伸肌腱鞘中液体(星号)的典型分布(EPL) ) 相对于 Lister 结节(箭头)和桡侧腕短伸肌 (ECRB) 和长肌 (ECRL)。 EDC-- 趾伸肌腱
36. 尺侧腕伸肌腱鞘炎
尺侧腕伸肌腱鞘炎主要继发于第六间室的支持带不稳定,这是由于该肌腱与尺骨的机械摩擦所致。 患者通常主诉尺骨背部局部疼痛。 临床表现是非特异性的,可以模拟远端桡尺关节的疾病,尤其是当存在弹响感时。 虽然高分辨率 US 不能准确识别远端桡尺关节病变,但它可以很容易地测量肌腱大小,并且能够识别与复发性肌腱半脱位相关的内部纵向分裂,并评估肌腱鞘积液和滑膜肥大( 无花果。 41, 42 ). 在这种情况下必须强调动态检查的相关性。
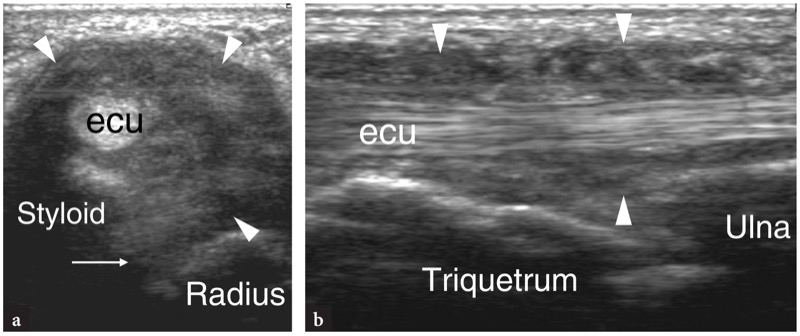
图 41 a、b。 类风湿性关节炎患者的尺侧腕伸肌肥厚性腱鞘炎。 a 尺侧腕伸肌腱 (ecu) 的短轴和 b 长轴 12-5 MHz US 图像显示低回声的滑膜血管翳(箭头)导致滑膜鞘异常扩张。 由于支持带松动,尺侧腕伸肌向前移位。 注意血管翳填充远端桡尺关节腔(箭头)
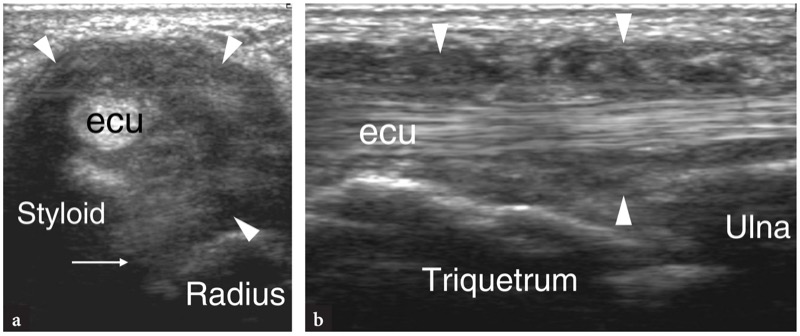
图 42 a-f。 尺侧腕伸肌腱的创伤后部分撕裂。 患者在超声检查时出现了阴性放射学检查,并且在外伤后持续 15 天的腕部持续疼痛和压痛。 a 尺骨头背侧的横向和 b 纵向 12-5 MHz US 图像显示肿胀的尺侧腕伸肌腱 (ecu) 和尺骨茎突的 X 线隐匿性骨折(白色箭头)伴有一小块骨头移位. c 使用 d CT 扫描和 e 12D 重建图像相关性在尺骨骨折水平获得的横向 5-3 MHz US 图像显示尺骨茎突骨折(白色箭头)和骨碎片(空心箭头)导致相邻伸肌撞击尺侧腕肌腱(箭头)。 注意骨撞击水平的肌腱变薄,表明部分撕裂。 f 同一患者的照片显示手腕尺侧有明显的软组织肿胀(箭头)
37. 尺侧腕伸肌不稳
手腕处最常撕裂的支持带是第六骨纤维隧道,它在前臂旋转和屈伸运动期间将尺侧腕伸肌腱保持在正确位置。 这种支持带撕裂是由于急性创伤、慢性过度使用和尺侧腕伸肌腱鞘的炎症变化,例如类风湿性关节炎。 在运动损伤中可以观察到急性和慢性撕裂,包括网球练习,运动员从后仰位置进行强力内旋。 这会导致稳定尺骨头的尺侧腕伸肌突然收缩,并可能导致支持带剥离。 与类风湿性关节炎相关的支持带撕裂将在后面讨论,因为这一发现与远端桡尺关节和尺侧腕伸肌腱鞘的受累密切相关。 无论支持带撕裂的原因如何,尺侧腕伸肌腱都会发生前(掌侧)脱位。 尺侧腕伸肌的不稳定性可能导致半脱位,当扁平肌腱移动到尺骨的内侧时,或间歇性脱位,当脱位和复位的自发阶段或永久性脱位时。 由于其高分辨率和动态扫描,超声是确认尺侧腕伸肌腱不稳的理想成像工具( 图。 43 ). 尺侧腕伸肌腱的永久性脱位并不常见,可以通过在尺骨后内侧获得的横向平面来识别。 如果检查者没有牢记这种可能性,则很难诊断间歇性脱位。 为避免假阴性结果,应注意不要将超声检查局限于肌腱的静态评估。 相反,在前臂渐进旋前获得的横向平面可以揭示尺骨头上的尺侧腕伸肌腱的渐进位移。
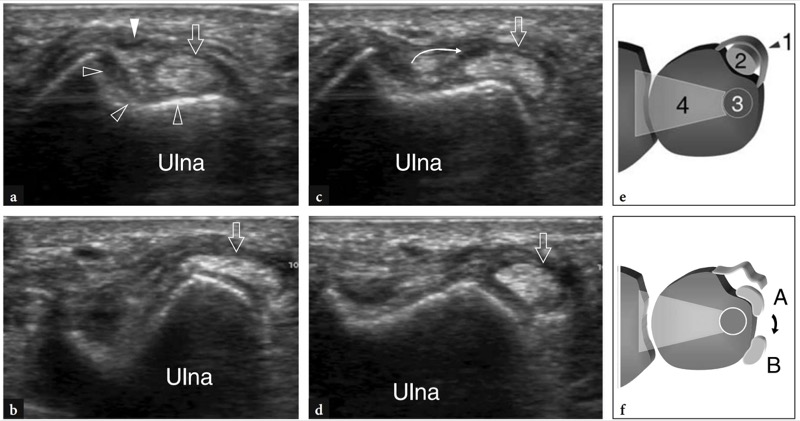
图 43 a-f。 尺侧腕伸肌不稳定。 a−d 前臂进行性旋前期间在尺骨远端骨骺上获得的背侧横向 12−5 MHz US 图像。 a 当手腕旋后时,超声显示尺骨皮质上的凹槽(空心箭头)用于尺侧腕伸肌腱(箭头)和支持带的不规则外观(白色箭头)。 b,c 在进行性内旋期间,尺侧腕伸肌腱(空心箭头)半脱位(弯曲箭头)超过凹槽的内壁。 注意由于施加在肌腱上的拉力而导致肌腱变平的外观。 d 在完全旋前时,尺侧腕伸肌(箭头)从凹槽中脱位并呈现出更圆的外观。 e、f 正常状态下尺骨头 e 和支持带撕裂时 f 的横向视图的示意图。 在 e 中,完整的支持带 (1) 将尺侧腕伸肌 (2) 维持在骨纤维隧道内。 3、尺骨茎突; 4、三角纤维软骨。 在 f 中,支持带撕裂首先导致尺侧腕伸肌半脱位 (A),然后脱位 (B) 脱离凹槽
38. 手腕腹侧病理学
与手腕背侧类似,屈肌腱的肌腱病也很常见,最常见于桡侧腕屈肌腱止点和指屈肌腱的腕管内 (Daenen et al. 2004)。 除肌腱病外,腕管正中神经受压神经病是腕部疾病流行和临床相关性的主要病理。 Guyon 隧道处的尺神经卡压很少见,并且在许多情况下继发于其他疾病。
在腕关节近端,桡侧腕屈肌腱位于腕横韧带的裂口内,腕横韧带后方由舟骨-梯形-梯形关节界定。 在更远的地方,肌腱穿过梯形结节下方变深并插入第二掌骨的基部。 尽管桡侧腕屈肌腱鞘炎最近才被描述(Fitton 等人,1968 年;Parellada 等人,2006 年),但这种情况并未得到广泛认可。 中年妇女最常受影响。 他们报告手腕掌侧和局部肿块的桡侧疼痛,经常被误解为掌侧神经节。 作为一个额外的发现,由于该肌腱与正中神经掌支的密切关系,可以观察到鱼际隆起的皮肤刺痛 (Kerboull 和 Le viet 1995)。 发病机制包括腕管内的摩擦,其中肌腱弯曲以到达其后附着点,以及第一腕掌关节和舟骨-梯形关节的骨关节炎,这被认为是主要原因 (Le Viet 1995)。 在后一种情况下,肌腱炎症继发于掌侧骨赘的存在,这些骨赘在手腕屈曲和伸展运动期间导致对肌腱后部的撞击。 只有在保守治疗无效的情况下才需要手术。 在大多数情况下,由于局部肿胀,需要进行超声检查以排除掌侧神经节。 US 的主要体征包括肿胀和不规则的低回声肌腱( 图。 44 ). 腱鞘内常有滑膜积液,是腱鞘炎的表现( 图。 45 ). 在某些情况下,可能会遇到纵向裂隙,尤其是从肌腱深表面产生的裂隙。
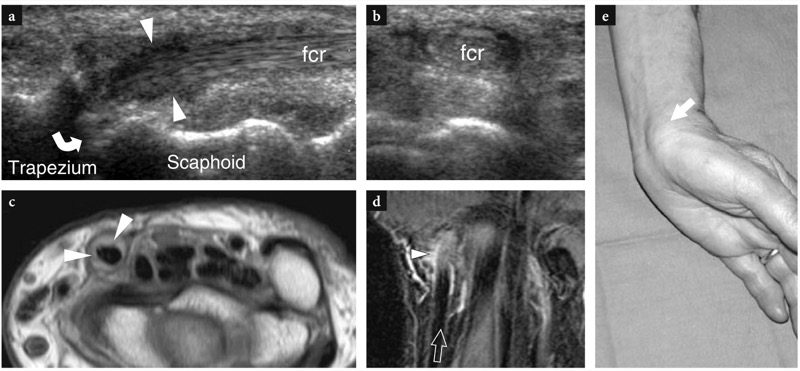
图 44a-e。 桡侧腕屈肌腱病。 a 长轴和 b 短轴 12-5 MHz 桡侧腕屈肌腱 (fcr) US 图像显示舟骨-梯形关节水平的肿胀低回声肌腱(箭头)和骨质不规则(弯曲箭头),提示骨关节炎。 c 横向 Gd+T1w SE 和 d 冠状 T2w tSE MR 图像显示富血管滑膜和桡侧腕屈肌鞘(箭头)轻度扩张。 e 同一患者的照片显示受累肌腱上有局部肿胀(箭头),就在舟状骨近端。 在这种情况下,体格检查假定肿块是掌侧神经节
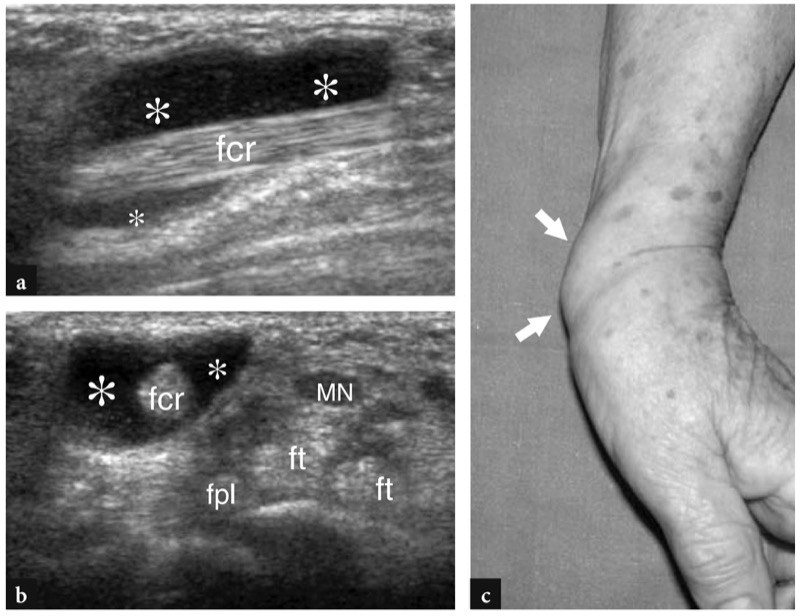
图 45a-c。 桡侧腕屈肌腱的急性腱鞘炎。 a 手腕处的短轴和 (b) 长轴 12-5 MHz US 图像显示桡侧腕屈肌腱鞘 (fcr) 因大量低回声液体(星号)而异常扩张,而肌腱回声结构正常。 注意桡侧腕屈肌与正中神经 (MN)、指屈肌 (ft) 和拇长屈肌 (fpl) 肌腱的关系。 c 同一患者的照片显示了腹侧手腕桡侧腱鞘积液的质量效应(箭头)
40. 尺侧腕屈肌腱病
除了掌长肌外,尺侧腕屈肌是唯一没有滑膜鞘的腕部肌腱,因为它从前臂到远端插入豌豆骨的直线走行。 术语“肌腱病”最适合描述这种情况,因为即使在急性临床环境中也无法证明肌腱周围有液体。 影响尺侧腕屈肌腱的最常见疾病是钙化性肌腱炎。 这种疾病主要影响年轻到中年女性,表现为靠近豌豆骨的疼痛。 一般来说,疼痛的发作是急性的,体格检查显示有压痛的豌豆骨被发炎的温暖皮肤覆盖。 症状与肌腱内钙化沉积物破裂进入周围组织并伴有继发性急性炎症有关。 治疗包括消炎药、冰敷和制动。 在严重难治性疼痛的情况下,可以指示短期(1-3 天)的肌内类固醇疗程。 尺侧腕屈肌肌腱病的诊断基于临床和放射学检查结果。 在前后位和侧位视图中获得的标准射线照片可能是阴性的,小钙化很容易被豌豆骨掩盖。 如果怀疑诊断,应获得额外的斜视图以清楚地显示破碎的钙化沉积物( 图46a ). 高分辨率 US 可以很容易地成像尺侧腕屈肌腱,因为它的浅表层是直的。 钙化沉积物通常表现为位于肌腱和豌豆骨之间的斑点状高回声灶。 彩色和能量多普勒成像可以在急性炎症的情况下显示充血迹象( 图46b ). 豌豆本身可以表现出与局部炎症相关的小皮质侵蚀( 图46c ). 如果 US 是第一种成像方式并且怀疑尺侧腕屈肌钙化性肌腱炎,则应始终进行 X 线检查以确认诊断。
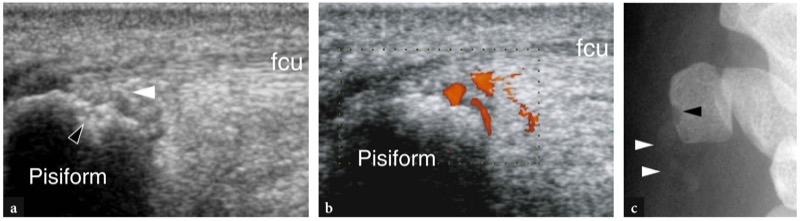
图 46a-c。 尺侧腕屈肌腱病。 a 纵向灰阶和 b 能量多普勒 10-5 MHz US 图像在尺侧腕屈肌腱 (fcu) 上。 由于该肌腱未被滑膜鞘包裹,因此在急性肌腱炎的情况下无法在其周围显示出液体和血管翳。 相反,可以在肌腱和豌豆骨的掌侧之间检测到一些高回声点(白色箭头)。 豌豆皮质(黑色箭头)的局灶性不规则反映了浅表骨侵蚀。 能量多普勒成像显示肌腱和豌豆骨之间的血流信号是急性局部炎症的标志。 c 相应的手腕尺骨斜位 X 线片证实了钙化和骨质侵蚀
41. 腕管综合症
腕管综合征是最常见的上肢卡压综合征,估计每年新发病例约为 125×106 例。 这种综合症是由腕部正中神经受压引起的。 易感因素可能与解剖变异(即狭窄隧道、存在正中动脉、异常和附属肌腱和肌肉)、神经对压力的易感性(即糖尿病、系统性神经病)、全身和内分泌疾病(即妊娠、甲状腺功能减退症、淀粉样变性)和隧道内的占位性病变。 临床上,该患者通常为已故中年女性,有拇指、食指、中指和无名指桡侧半部的刺痛、麻木和灼痛病史,通常因长时间的剧烈体力劳动而加剧。 占主导地位的手臂更常受到影响。 夜间疼痛(夜间感觉异常臂痛)是常见症状,至少部分可以用睡眠期间局部水肿和长时间屈腕来解释。 一般来说,重复手部动作后症状会消失。 在早期腕管综合征中,不会出现正中神经的大体形态异常。 后来,神经变得肿胀并表现出形状和组织学的变化,伴有进行性脱髓鞘和纤维硬化。 在慢性长期疾病中,可能会出现正中神经支配区域的永久性感觉和运动缺陷。 手部肌肉的萎缩在大鱼际隆起的掌侧最为明显,导致典型的手部畸形,通常被称为“猿手”( 图。 47 ). 根据症状的严重程度和大鱼际肌肉萎缩性变化的存在,治疗包括夜间夹板固定、管内类固醇注射和腕横韧带手术切除。
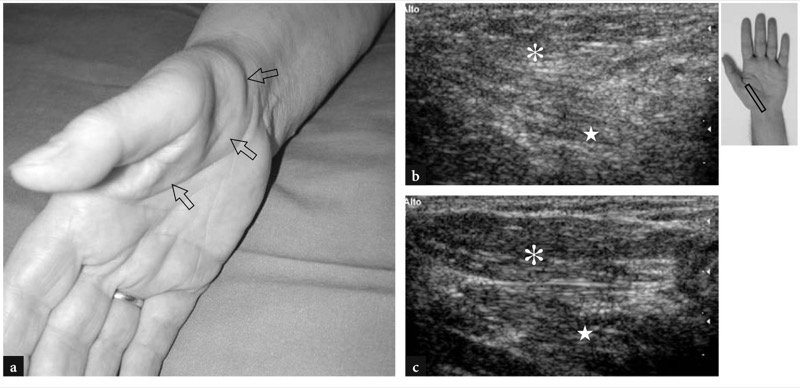
图 47a-c。 腕管水平严重正中神经病变患者右手的“猿手”畸形。 手掌方面的照片显示由于鱼际隆起处的大量内在肌肉损失而导致的皮肤凹陷(箭头)。 b 手背侧的横向 12-5 MHz US 图像显示与神经源性脂肪萎缩相关的拇短展肌(星号)和拇对侧肌(星号)的高回声外观。 d 健侧。 图中右上角的插入表示探头定位
早期诊断对于防止永久性肌肉损伤和功能性后遗症至关重要。 一般来说,它依赖于临床和电诊断结果,至少在典型病例中不需要影像学检查。 然而,超声换能器的逐步改进增强了描绘腕管中正中神经的能力,高分辨率超声目前被认为是一种低成本、快速和准确的方式,用于评估静态和动态状态下的神经压迫(Chen等人,1997 年)。 腕管综合征的主要美国发现包括正中神经的形状和回声结构的变化以及腕横韧带和隧道内软组织结构的异常。 尽管正中神经在许多腕管综合征患者中表现出离散的形态学异常,但一些症状出现较早的病例在超声检查中未显示任何可检测到的变化。 因此,检查者应该意识到正常的神经并不能排除正中神经病变的诊断。 当存在异常时,无论压迫原因如何,受压神经在近端隧道处会肿胀,而在远端隧道处会变平(Buchberger 等人,1991 年,1992 年)( 无花果。 48, 49 ). 腕管入口处突然发生的神经口径变化,通常被称为“切迹征”,通常很受欢迎 (Lee et al. 1999)。 在扫描过程中,这一发现增加了检查者的诊断信心。 在某些情况下,切迹征可能发生在远端部位,神经从支持带的远端边缘下方穿过以退出腕管(倒切迹征)。 在这种情况下,神经及其分支在手掌处肿胀并在远端隧道水平变平( 图。 50 ), 而在远端半径和近端隧道水平通常没有形状变化。 倒切迹征表明远端受压,应转诊给神经科医生(建议使用更复杂的技术进行功能测试,例如短节段和手掌刺激,避免过度近端的常规电生理测试)和手外科医生。
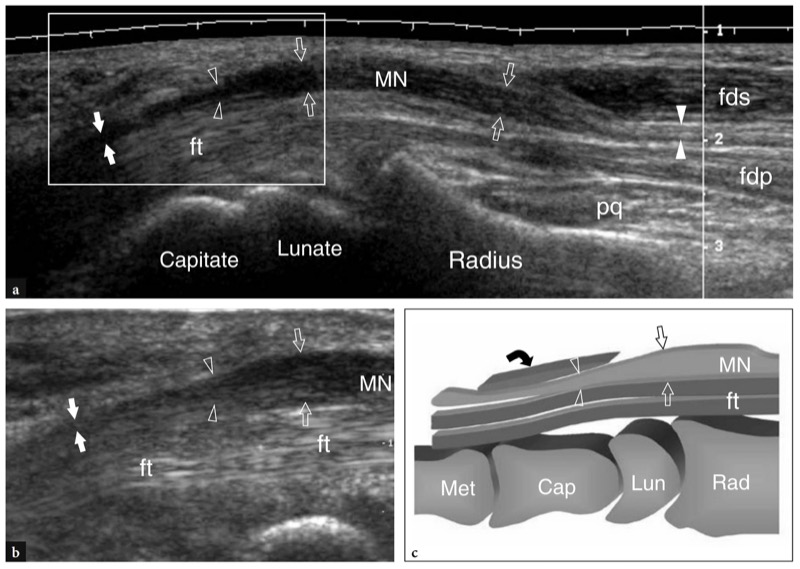
图 48a-c。 腕管综合症。 a 通过前臂远端和手腕的正中神经的长轴扩展视野 12-5 MHz US 图像显示正中神经 (MN),它看起来越来越肿胀和低回声(空心箭头),没有束状模式它向腕管发展。 观察屈指浅表肌 (fds) 和深肌 (fdp) 之间前臂神经的正常大小(白色箭头)。 在近端腕管水平,神经大小的突然变化,即切迹征(空心箭头),表明受压点。 在更远的地方,在远端腕管,神经保持扁平和低回声(白色箭头)。 PQ,旋前方肌; 英尺,屈肌腱。 b 正中神经的长轴 12-5 MHz US 图像在更高放大倍率下显示切迹征。 此图像的视野由白色框表示。 c 相应的示意图说明了腕管疾病的主要神经形状异常。 注意桡骨远端正中神经 (MN) 的肿胀部分(箭头),靠近压缩水平(箭头)和腕横韧带深处的神经变平(弯曲箭头)
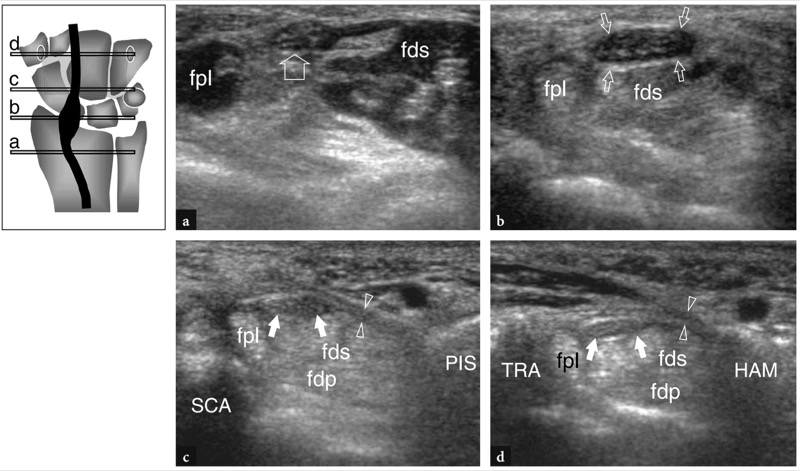
图 49a-d。 腕管综合症。 根据参考文献,连续横向 12-5 MHz US 图像在远端桡骨处获得 a,b 在腕横韧带后面,c 在近端隧道(舟骨-豌豆水平)和 d 在远端隧道(梯形钩骨水平)图左上角所示的示意图。 a 在拇长屈肌 (fpl) 和指浅屈肌 (fds) 肌肉之间可以看到正常外观的正中神经(箭头)。 b 正中神经(箭头)的进行性增大和神经外膜的低回声变化发生在腕横韧带近端边缘的后面。 这是最大的神经肿胀点。 注意神经与拇长屈肌 (fpl) 和指浅屈肌腱的关系。 c 通过将此图像与 b 进行比较,可以清楚地识别正中神经(箭头)横截面积在神经深入到腕横韧带(箭头)的点处的突然变化。 fdp,指深屈肌; SCA,舟状骨; PIS,豌豆形。 d 在远端隧道,与 c 中看到的相比,神经区域没有显着变化,而横向腕骨韧带(箭头)看起来更厚。 TRA, 梯形; 火腿、火腿
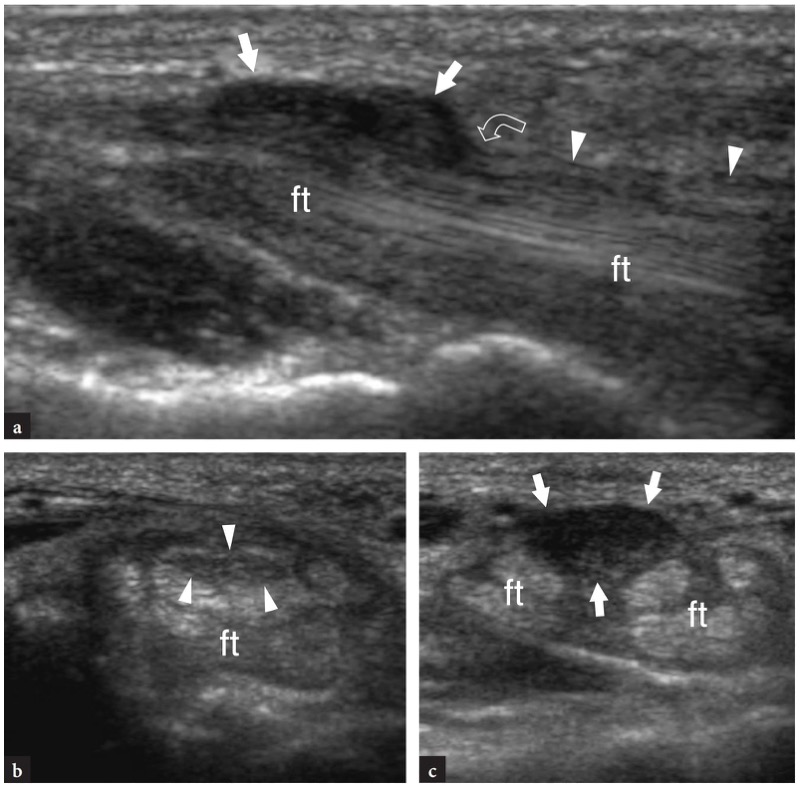
图 50a-c。 腕管综合症。 正中神经(箭头)在远端腕管和手掌处的长轴 12-5 MHz US 图像显示腕横韧带远端边缘(弯曲箭头)正前方神经的局灶性肿胀(箭头) ,即所谓的倒切迹征。 在更近端的水平上,神经大小和回声纹理没有变化。 b,c 相关的横向 12-5 MHz US 图像 b 在远端隧道和 c 在手掌中显示支持带后面的正常出现的神经(箭头)在离开隧道后变得异常增大和低回声并失去束状回声. 英尺,屈肌腱。 患者是一名建筑专业设计师,患有双侧腕管疾病,其专业活动受到很大限制
由于通过隧道的神经形状各不相同,超声引入了一些指标以更好地量化神经形态学中的异常发现:其中,神经横截面积≥9 mm2(Duncan 等人 1999)或≥10 mm2(Buchberger et al. 1992; Chen et al. 1997) 通过椭圆公式 [(最大 AP 直径) × (最大 LL 直径) × (π/4)] 在近端腕管(舟骨-豌豆水平)计算成为诊断的最佳诊断标准( 图51a ). 然而,对于多大的正中神经必须被认为是异常的,文献中没有达成共识。 神经截面积≥15 mm2 也被其他作者提出作为阈值(Lee et al. 1999)。 这些作者发现神经区域与电生理检查结果的严重程度之间存在相关性,并使用 15 mm2 作为分界值来区分需要手术减压的严重疾病患者。 根据我们的经验,我们发现最大神经肿胀点更常见于腕横韧带近端边缘的后面,而不是近端腕管水平。 因此,通过比较前臂远端水平(旋前方肌水平)与桡骨远端似乎更可靠地获得神经横截面积的更大差异。 使用这些标志,正中神经的横截面积在正常状态下大致相同,而在腕管综合征患者中可能大于 2。 除了近端正中神经增大之外,远端扁平比 >3,在远端隧道处通过将神经的横向直径除以其前后直径计算得出,也被提议作为腕管综合征的另一个发现(Buchberger 等人,1991 年) , 1992). 然而,后一个发现并未在后来的研究中得到证实(Nakamichi 和 Tachibana 2000;Sarria 等人 2000)( 图51b,c ).
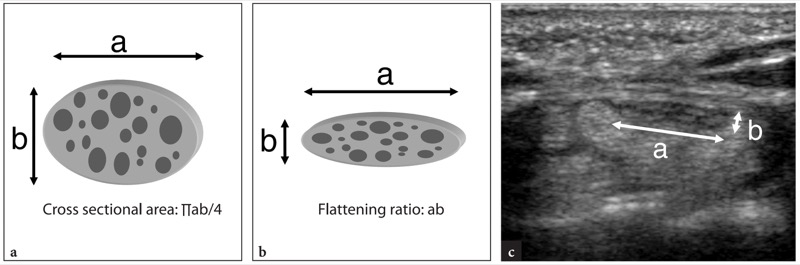
图 51a-c。 腕管综合征的定量指标。 a 神经横截面积。 该测量值是使用椭圆公式 [abπ/4] 在神经的横向 (a) 和前后 (b) 直径最大神经肿胀点计算的。 b,c 扁平率。 该测量值是通过将神经的横向直径 (a) 除以其前后直径 (b) 在远端腕管处确定的。 在 c 中,用于计算扁平率的神经直径测量显示在远端腕管的横向 12-5 MHz US 图像中。 这些测量的阈值在节中报告。 10.5.2.3
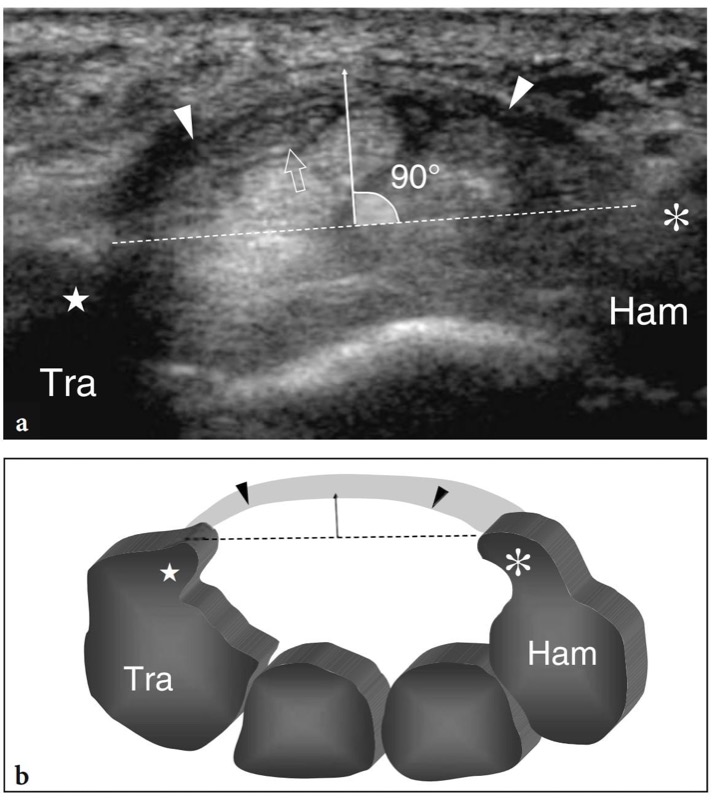
图 52 a、b。 腕管综合征的定量指标。 a 横向 12-5 MHz US 图像与 b 示意图相关性显示了计算腕横韧带隆起的方法。 绘制一条线(虚线)连接梯形(Tra)的结节(星形)和钩形(Ham)的钩形(星号)。 然后,画一条与这条线垂直的线(连续的白线),到达腕横韧带最突出的部分(箭头)。 当后一条线测量为 4 毫米时,表明韧带异常隆起。 在 a 中,观察正中神经(空心箭头)压迫屈肌腱腱鞘炎患者的腕横韧带凸面
除了评估正中神经和腕横韧带外,超声还可以确定神经卡压的外在原因。 大多数腕管综合征患者都受到屈肌腱腱鞘炎的影响( 图。 53 ). 这种情况可能继发于多种原因,并且可以根据由于液体渗出和增厚的滑膜导致屈肌腱周围出现低回声晕圈而通过超声来识别。 一般来说,滑膜鞘积液有助于腕管内各个屈肌腱的可视化和分化。 在手指重复屈曲和伸展运动期间获得的横向平面动态扫描可能有助于区分肌腱和回声滑膜。 为避免假阴性结果,应在相对于腕管更近端和远端的水平进行扫描,因为大多数滑液可能会积聚在腕管外,那里对鞘扩张的阻力最小( 图。 54 ). 在细微发现的情况下,与对侧未受累的手腕进行比较也可能有用。
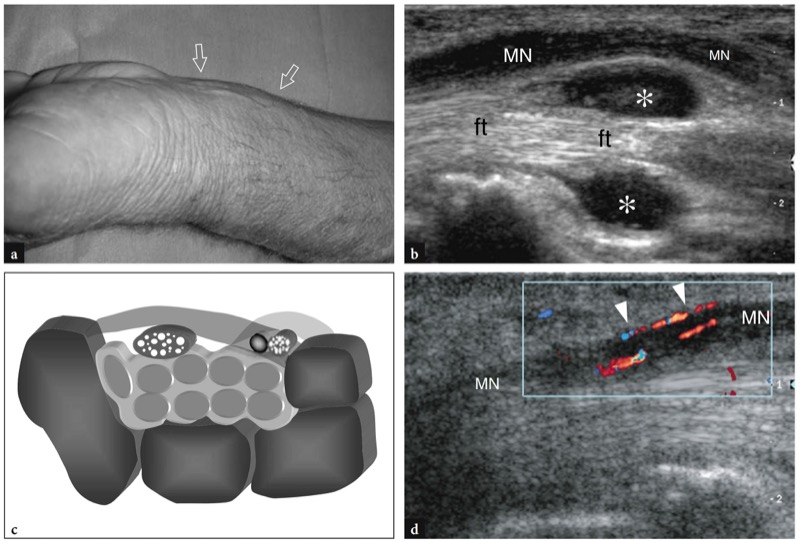
图 53a-d。 屈肌腱腱鞘炎的腕管综合征。 a 照片显示一名体力劳动者左手腕掌侧软组织肿胀(箭头),无法握紧拳头,手腕和手掌掌侧有灼痛感。 b 桡骨远端正中神经的长轴 12-5 MHz US 图像显示屈肌腱 (ft) 周围的积液异常增加(星号),导致正中神经 (MN) 入口处手掌移位和受压隧道。 c 相关示意图显示了腕管屈肌腱周围的鞘液(中间灰色)。 隧道内容物的增加导致继发性正中神经受压。 d 正中神经 (MN) 的长轴彩色多普勒超声图像显示由于与炎症相关的充血变化,来自纵向神经丛和神经内分支的血流信号(箭头)
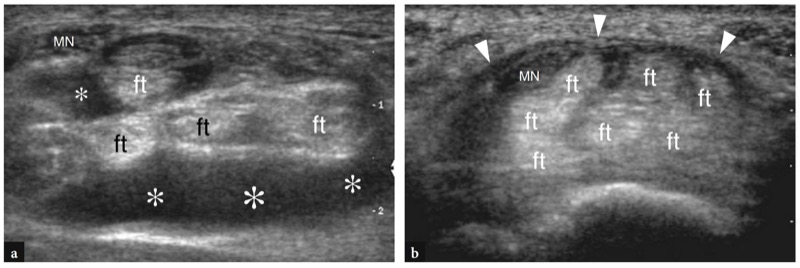
图 54 a、b。 屈肌腱腱鞘炎的腕管综合征。 与图 53 所示的情况相同。a、b 横向 12-5 MHz US 图像在远端桡骨处获得 a,在近端腕管水平获得 b。 请注意,屈肌腱鞘 (ft) 中大量无回声积液(星号)在桡骨远端比在腕管内表现得更好。 这一发现与隧道受限空间内的护套顺应性程度较低有关。 在 b 中,腕管疾病主要表现为腕横韧带异常隆起(箭头)。 MN,正中神经
腕管内可能会遇到各种占位性病变。 神经节囊肿表现为边缘清晰的分叶状无回声肿块( 图。 55 ). 它们通常出现在腕关节隧道的深部,并使正中神经和屈肌腱与腕横韧带脱位。 淀粉样变性可能是长期肾病的并发症(Ikegaya 等人 1995 年;Lanteri 等人 1997 年;Takahashi 等人 2002 年)。 在美国,它表现为出现在桡腕关节和腕中关节上的边界不清的固体低回声肿块,使管内结构脱位( 图。 56 ). 辅助肌肉也可以在腕管内找到。 它们与蚓状肌的近端插入、指屈肌腹部的远端插入有关,或者是真正的辅助肌肉。 在所有情况下,异常肌肉在美国表现为低回声肿块,内部拉长的高回声线反映肌肉间隔。 突出在隧道内的异常骨骼,例如旺盛的愈伤组织或移位的月骨,表现为带有后方声影的明亮高回声结构。 持续存在的正中动脉偶尔会与腕管综合症有关。 在一些患者中,由于该动脉的急性血栓形成,症状可能会突然出现,这种情况需要溶栓治疗而不是手术切除( 图。 57 ). US 和彩色多普勒技术通过显示闭塞动脉缺乏搏动性和内流而做出诊断(Fumiere 等人,2002 年)。 其他可引起腕管综合征的肿块包括脂肪瘤和色素沉着绒毛结节性滑膜炎。
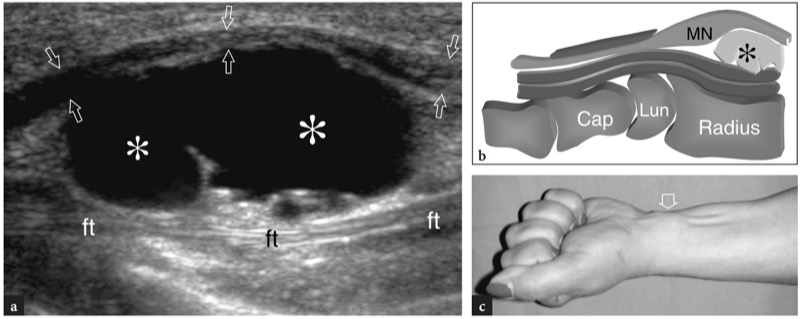
图 55a-c。 由神经节囊肿引起的腕管综合症。 a 桡骨远端的纵向 12-5 MHz US 图像与 b 图相关性显示一个大的双叶神经节囊肿(星号)将正中神经(a 中的箭头,b 中的 MN)移向皮肤和向下的屈肌腱 (ft)。 c 照片显示由手腕腹侧的囊肿引起的肿块(箭头)。 握拳时肿块变得更加突出
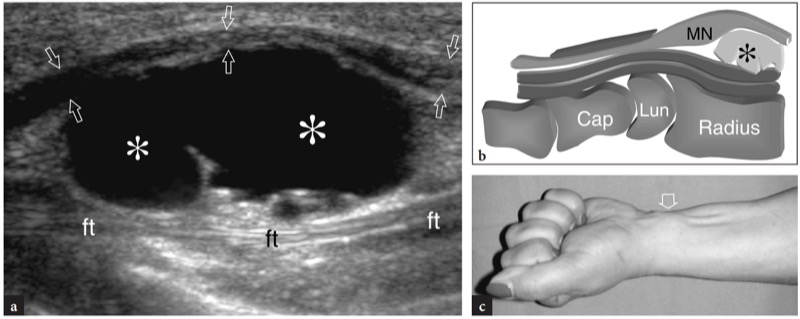
图 56a,b。 淀粉样变性关节病中的腕管综合征。 a 通过腕管的纵向 12-5 MHz US 图像与 b 图相关性显示隧道深部包含的大量淀粉样物质(星号)压缩屈肌腱 (ft) 和正中神经 (MN)屈肌支持带(箭头)。 患者患有慢性肾功能衰竭并接受长期血液透析
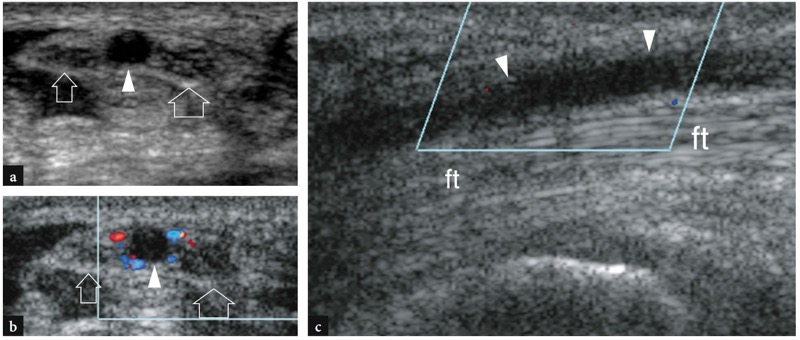
图 57a-c。 持续性正中动脉血栓形成的腕管综合征。 在近端腕管上横断 a 灰阶和 b 彩色多普勒 12-5 MHz US 图像显示双叉正中神经(箭头)。 在两个神经干之间,发现没有腔内彩色多普勒信号的扩大的低回声正中动脉(箭头)表明血管闭塞。 在 b 中,请注意分布在血栓形成动脉周围的小血管周围侧支中的残余彩色血流。 c 动脉上的纵向彩色多普勒 12-5 MHz US 图像(箭头)证实没有血管内血流。 英尺,屈肌腱。 患者是一名面包师,由于在制作面包时反复出现微创伤,导致手掌动脉受伤。 血栓形成从腕横韧带的近端向下延伸到手掌,手掌浅弓重新打开血管。 血栓形成后,动脉恢复通畅
腕管综合症的保守治疗包括睡眠时腕部夹板、非甾体类抗炎药和邻近腕管的局部皮质类固醇注射。 如果这种治疗失败或进行性感觉丧失和肌肉无力和萎缩变得明显,建议对腕横韧带进行手术减压。 手术可以采用开放式或内窥镜技术进行,方法是将支持带在钩骨钩上的尺骨插入点附近分开,以避免对正中神经和尺神经的分支造成意外损伤。 手术松解支持带后,正中神经的外观和活动度可能会改善,超声可以看到腕横韧带的裂隙( 图。 58 ). 通常,正中神经位于近端腕管水平的更表浅位置,并且腕横韧带的切除带倾斜地布置在神经的每一侧。 高分辨率 US 可用于症状未缓解或复发的患者,以判断腕横韧带切面不完整(早期并发症)或涉及神经的疤痕(晚期复发)(Chen 等人,1997 年)。 在韧带不完整的情况下,在正中神经中继续观察到切迹征,尽管其水平比术前观察到的更远( 图。 59 ). 另一方面,腕管中的术后疤痕组织表现为不规则的低回声团块,边缘不明确,包裹着正中神经。
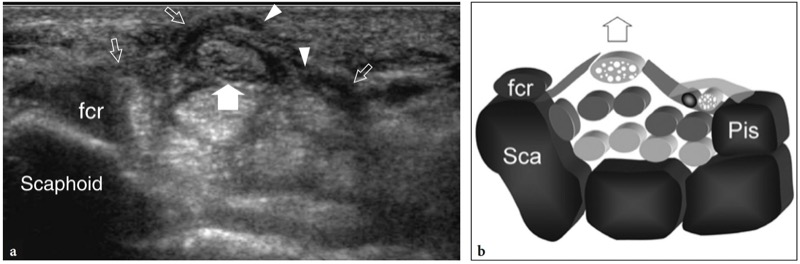
图 58 a、b。 术后腕管。 a 横向 12-5 MHz US 图像在近端腕管上与 b 图相关显示腕横韧带的径向和尺骨部分(空心箭头)的波浪外观。 剖切韧带的边界用箭头表示。 腕横韧带松解后,正中神经(箭头)恢复正常大小和外观,并由于没有任何韧带收缩而向前移动。 注意正中神经相对于桡侧腕屈肌腱 (fcr) 的异常腹侧位置。 术后患者功能恢复良好,疼痛完全缓解
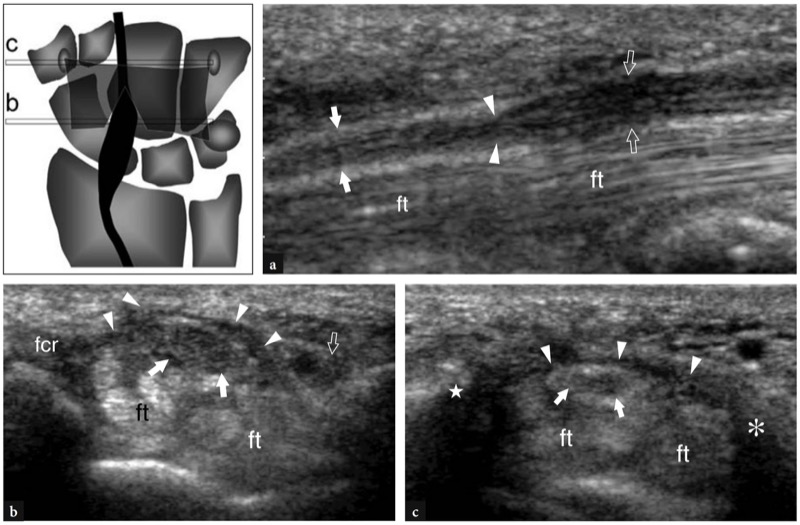
图 59a-c。 腕管松解后的并发症。 a 通过腕管的纵向 12-5 MHz US 术后图像显示在远端隧道水平的正中神经中存在持续的切迹征(箭头)。 注意近端(空心箭头)和远端(白色箭头)隧道之间神经口径和形状的变化。 b、c 横向 12-5 MHz US 图像根据图左上角所示的参考图在近端隧道(舟骨-豌豆水平)和 b 在远端隧道(梯形-钩骨水平)获得。 b 尽管腕横韧带(箭头)已被切开并呈波浪形,但正中神经(箭头)仍然增厚且低回声,并且失去了束状回声。 c 在更远的地方,神经(箭头)仍然被完整的韧带远端部分(箭头)压缩。 注意梯形结节(星号)和钩骨钩(星号)之间腕横韧带的连续性。 这一发现表明腕横韧带的切片不完整。 患者主诉手术后症状持续存在。 超声检查后,他再次接受手术,取得了良好的临床成功。 fcr,桡侧腕屈肌腱; 英尺,指屈肌腱
总之,当根据患者的病史和体格检查临床怀疑腕管综合征时,高分辨率超声可以成为一种有用的手段:通过显示神经形状和回声纹理的变化来确认诊断; 排除解剖变异,例如双叉正中神经或前臂正中动脉的存在,这可能禁忌关节镜入路; 评估压缩的原因。 在腕管内检测到占位肿块通常建议采用开放式手术方法。 与电诊断研究相比,美国已证明在诊断方面几乎相同。 它已被建议作为怀疑患有腕管综合症的患者的首选初始测试(Wong 等人,2004 年)。
与腕管和肘管综合征相比,Guyon 管的尺神经病变较为罕见。 Guyon 隧道综合征的临床症状可能因尺神经受压部位而异。 从病理生理学的角度来看,Guyon 隧道可分为三个解剖区域 (Gross 和 Gelberman 1984)。 I 区对应于隧道的近端部分(豌豆水平),包含具有感觉和运动纤维的神经主干。 II 区和 III 区位于较远端(钩骨水平):II 区对应于神经运动分支所在的隧道深部; III区是浅表的,包含尺神经的敏感分支。 根据这些不同区域内的压迫部位,患者可能有混合症状或纯粹的运动或感觉综合征。 盖恩隧道综合征的主要原因是神经节囊肿 (Elias et al. 2001),约占该综合征病例的 30-40%。 这些神经节起源于钩骨-三角骨或皮索-三角骨关节,它们通常通过曲折的椎弓根连接到这些关节,并在 Guyon 隧道内扩展。 这些病变很容易通过高分辨率超声诊断( 图。 60 ). 它们通常表现为清晰的无回声团块,没有内部流量信号。 肿块与尺神经和尺动脉的关系在横向超声扫描中得到最好的理解。 通常,神经节的起源不能确定,因为它的蒂几乎从来没有用美国很好地描绘过。 在术前计划中,应进行额外的检查,例如在将造影剂注射到桡腕关节和最终腕骨关节后进行 MR 成像和 CT 关节造影,以详细评估肿块的起源和扩展。 在 Guyon 隧道综合征的其他病例中,尺动脉损伤导致血栓形成和假性动脉瘤形成,隧道内的异常肌肉,例如小指外展肌,也可能通过挤压神经导致尺神经受压。
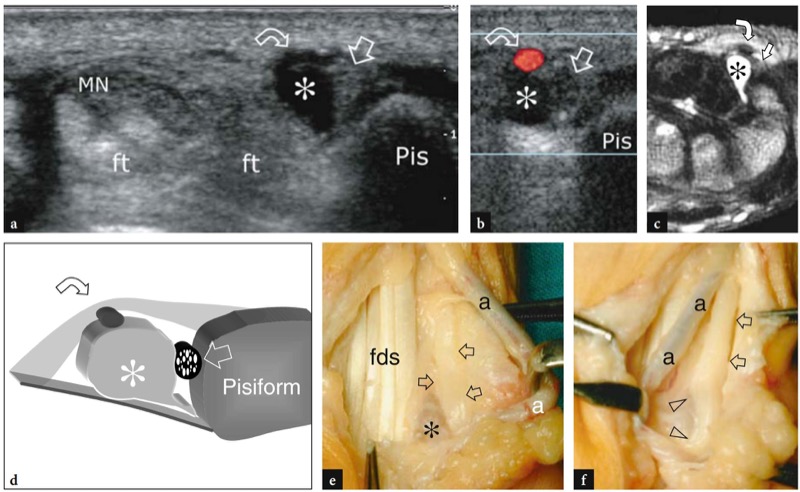
图 60 a-f。 臀部三角神经节的 Guyon 隧道综合症。 横向 a 灰阶和 b 彩色多普勒 12-5 MHz US 图像与 c T2w tSE MR 成像和 d 图相关性显示椭圆形低回声神经节囊肿(星号),它取代了尺动脉(弯曲的箭头)并压缩了尺神经(直的)箭头)反对豌豆(Pis)。 注意正中神经 (MN) 和屈肌腱 (ft) 在腕管中的位置。 e,f 同一病例在切除神经节囊肿(星号)之前和之后获得的大体手术视图显示了尺神经(箭头)、指浅屈肌腱 (fds) 和尺动脉 (a)。 在 f 中,在切除囊肿的位置观察尺神经的凹面轮廓(箭头),表明存在神经卡压
43. 神经外伤
在创伤性环境中,腕部神经的急性损伤通常是穿透性损伤的结果。 这些病变的诊断在体格检查时很简单,超声可能在进一步确认临床诊断和准确评估神经病变的精确部位方面具有补充作用。 在完全撕裂中,切断的神经被不规则的低回声区域中断,该区域介于与血肿和后来的纤维硬化相关的神经残端之间。 通常,用探头在病变部位获得的局部压力会引起急性疼痛(US Tinel 征)。 部分撕裂在美国的表现可能因神经大小而异。 在小神经中,例如尺神经和桡神经的分支,在没有神经连续性缺陷的情况下,部分撕裂表现为梭状神经肿胀伴有低回声回声结构改变(梭状神经瘤)。 在大神经中,例如正中神经和尺神经,部分撕裂最好在横向平面上描绘,显示一些分支完全中断,而其他分支保持正常外观( 图。 61 ). 使用非常高频的探头,在短轴平面上进行仔细的美国评估可以确定受影响的束的百分比。 在大多数情况下,可以可靠地估计束受累情况,即是少于还是多于 50% 的束受到影响。 正中神经和尺神经特别容易受到穿透性损伤的手腕区域位于腕管近端,这些神经在表层走行,就在皮肤下。 检查者应牢记,桡侧腕屈肌腱经常在正中神经外伤中受到影响。 同样,如果损伤了尺神经,尺侧腕屈肌腱和尺动脉也很少能幸免。 然后,如果开放性损伤后肌腱功能丧失,则应怀疑神经损伤。 通常,中指和无名指的肌腱比食指和小指的肌腱更浅,因此更容易受到手腕腹侧撕裂伤的影响。 在正中神经和尺神经的慢性非手术撕裂中,肥大的神经瘤通常在神经断面水平发展,可能导致腕腹侧肿块( 无花果。 62, 63 ). 与职业有关的外在原因引起的神经损伤的另一个典型部位是钩骨钩区域,尺神经的分支在该区域走行与骨紧密并置。 在体力劳动或体育活动(如骑自行车)中,拐杖对手腕掌侧的尺侧重复施加压力或重复使用工具引起的慢性外部压力可能是累及神经浅支或深支的尺神经病变的原因在这个网站( 图。 64 ). 在这些情况下,可以在钩骨钩上看到梭状神经增厚。 Galeazzi 骨折脱位也可能导致继发性尺神经病变。
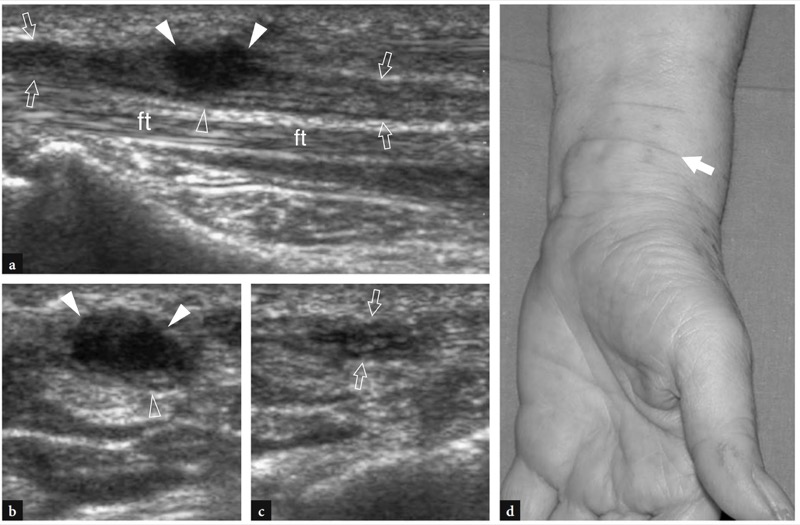
图 61a-d。 正中神经因刀伤而部分撕裂。 a 正中神经(箭头)在桡骨干骺端的长轴 12-5 MHz US 图像显示实心低回声神经瘤(白色箭头)从切断的神经浅表束发展而来,而深部束(空心箭头)未受影响. b,c 正中神经的短轴 12-5 MHz US 图像在神经瘤水平获得 b,c 就在它的近端。 注意沿着正中神经深部(箭头)的低回声神经瘤(白色箭头)和一些幸免的神经束(空心箭头)。 d 同一病例的手腕腹侧照片显示刀在皮肤上留下的疤痕(箭头)。 病人在自杀未遂中造成了自己的伤口
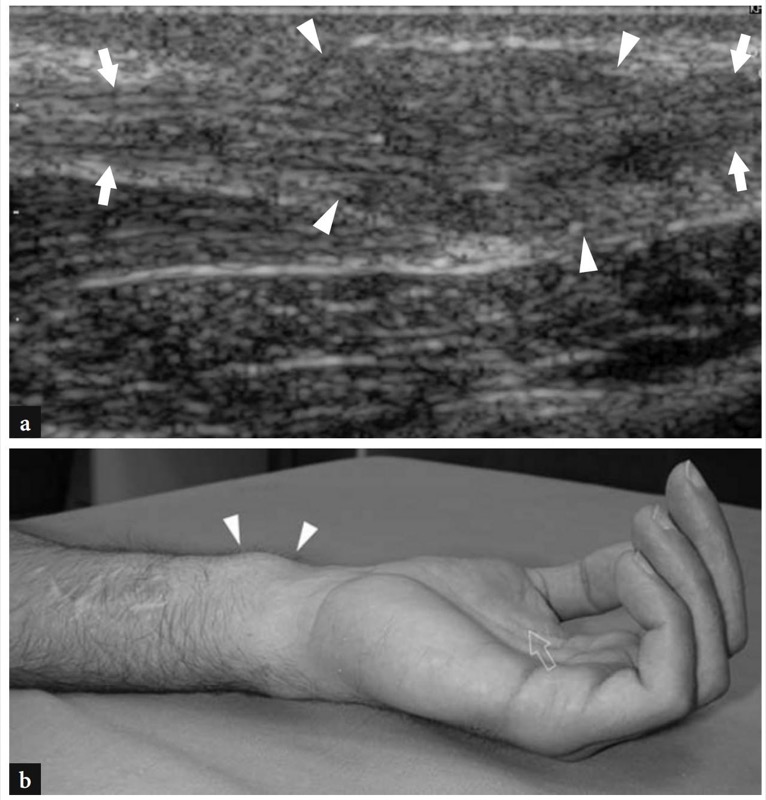
图 62 a、b。 正中神经创伤后神经瘤。 a 前臂远端的纵向 12-5 MHz US 图像与 b 摄影相关显示正中神经(白色箭头)内由玻璃伤口引起的增生性创伤性神经瘤(箭头)。 神经瘤表现为一个隆起的低回声不规则肿块(箭头),由于粘连而边缘不明确。 在照片中,注意鱼际肌肉的共存萎缩(空心箭头)。 患者有相关的指浅屈肌和桡侧腕屈肌腱损伤,并表现为正中神经的完全功能缺陷。 US 无法量化神经瘤内的神经损伤程度
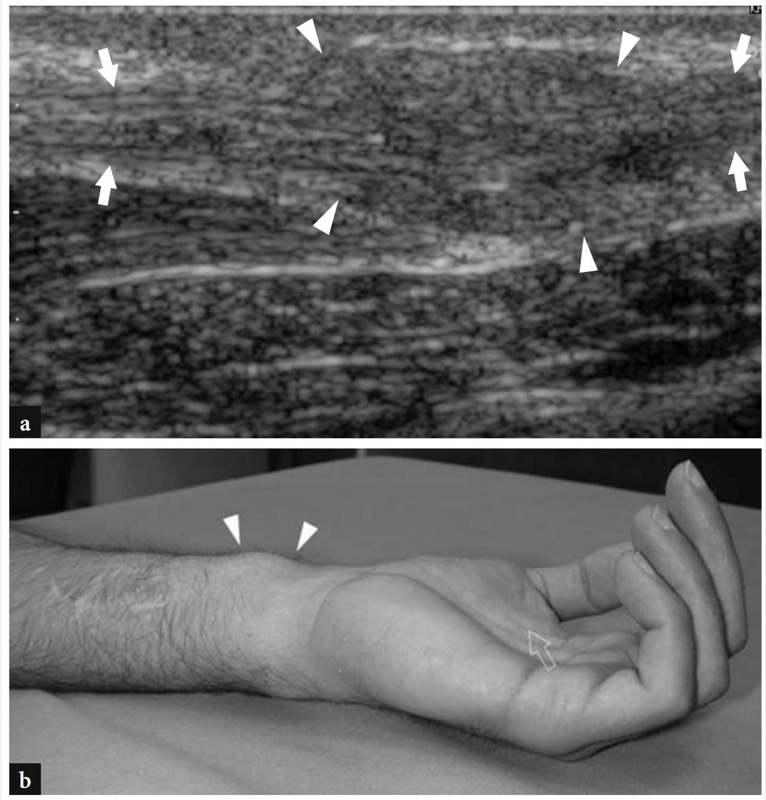
图 63a-c。 旋转锯造成的伤口完全撕裂了尺神经。 a 纵向和 b 横向 12-5 MHz US 图像在钩骨钩 (H) 的远端获得,表明尺神经浅支完全撕裂。 在 a 中,注意以低回声神经瘤(箭头)结束的近端神经残端(箭头)的波浪形路线。 在 b 中,发现两个相邻的神经瘤与切断神经的近端(白色箭头)和远端(空心箭头)残端相连。 患者的第四和第五根手指同时出现屈肌腱撕裂。 c 照片显示小鱼际隆起的切割线(箭头)和随后的手术通路(箭头)。 尺神经缝合失败屈肌腱缝合导致手指回缩
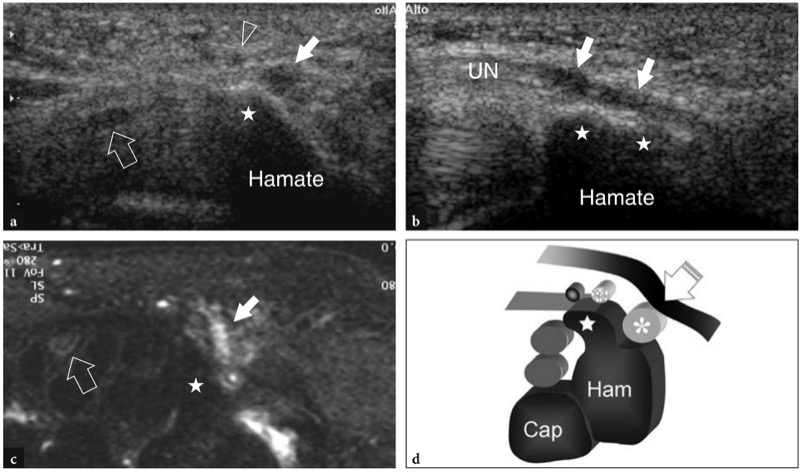
图 64a-d。 背侧骨间萎缩患者的钩骨水平尺神经运动分支的选择性损伤,第四和第五根手指的敏感性正常。 a 横向和 b 纵向 12-5 MHz US 图像在 hamate hook 区域获得,c 脂肪抑制 T2w tSE MR 成像相关性显示尺神经 (UN) 深支穿过的梭形低回声肿胀(白色箭头)靠近钩形钩(星星)。 请注意,与浅层分支(箭头)相比,深层分支的尺寸更大。 在正常情况下,这些分支的大小应该相似。 虚空箭头,正中神经。 d 示意图说明了由于外部压迫(空心箭头)直接压迫神经(星号)对钩骨(星号)造成的损伤机制。 在这种特殊情况下,患者拄着拐杖行走,将体重靠在手掌上,从而将尺神经压在钩骨上
44.血管外伤
由于它们的表面位置和靠近腕骨,手和腕部的血管特别容易受到直接创伤。 血管壁的微创伤可能导致内膜增厚,纤维蛋白沉积物可能导致血栓形成和假性动脉瘤的形成。 尺动脉及其分支通常在 Guyon 隧道受到影响(Hammer 综合征)。 浅支受累更为常见,因为反复局部外伤可使这条小动脉夹在皮肤和钩骨钩之间。 这通常发生在体力劳动者和一些娱乐活动中,例如骑自行车(de Faucal 等人,1991 年;Klein 等人,1991 年)。 由于微栓塞和血管痉挛导致无名指和小指缺血性变化,患者主诉手腕尺侧局部疼痛。 高分辨率超声显示动脉扩张,搏动消失或减弱,动脉壁增厚。 充满管腔的凝块表现为低回声结构。 探头的焦点压力可能会很痛,但不会影响血管大小。 彩色和能量多普勒成像可以通过在动脉中显示无血流信号来增强诊断信心。 小的侧枝可以在血栓形成的动脉周围显示为连接血栓两端的不规则血管网络。 在桡动脉或尺动脉闭塞的情况下,动脉掌弓可能会遇到逆行血流。 由于类似的压缩机制,桡动脉的浅表分支可以被梯形结节切断( 图。 65 ). 此外,在移除可能环绕血管的手掌神经节的手术中,桡动脉可能会受损。 对尺动脉的重复性微创伤会导致血管壁变弱,直至形成假性动脉瘤。 假性动脉瘤的占位效应及其硬度可能导致尺神经受压。 在这些病例中,临床诊断可能很困难,因为患有尺动脉瘤的患者可能会出现神经系统和血管症状的混合体。 US 显示动脉瘤的低回声囊与动脉连续。 彩色和能量多普勒成像可用于确认残余内部血流和评估侧支血管。
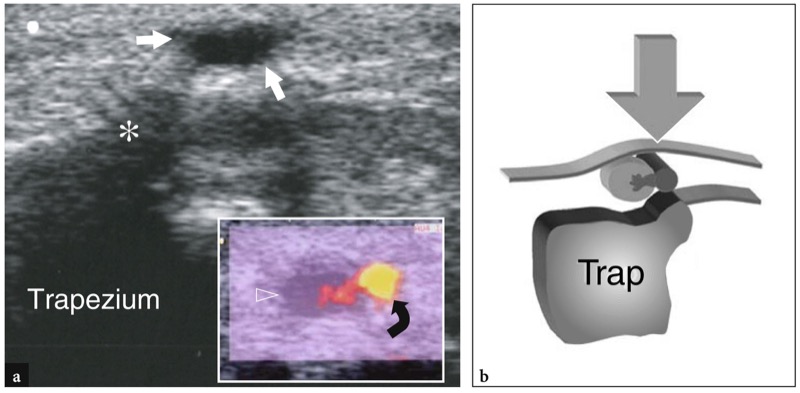
图 65 a、b。 桡动脉掌支假性动脉瘤。 a 在手腕桡侧掌侧获得的横向 12-5 MHz US 图像与 b 图相关显示了一个小的低回声质量(白色箭头)覆盖在梯形的结节(星号)上。 在图中右下方的插图中,彩色多普勒成像显示桡动脉手掌支(弯曲箭头)与到达病变中心(空心箭头)的质量和流量信号相邻。 在这名患者中,假性动脉瘤是由使用轮椅导致的慢性局部创伤引起的
45. 骨骼和关节疾病 – 滑膜炎
US 已被证明是检测和量化远端桡尺、桡腕、中腕和腕掌关节积液的准确方法 (Koski 1992)。 由于腕背侧关节旁组织的厚度较低,因此背侧入路通常更适合评估这些关节间隙。 远端桡尺关节的液体膨胀最好在横向超声图像上描绘,该图像是在比关节线更近的水平获得的,其中关节囊对膨胀具有更大的顺应性( 图。 66 ). 纵向超声图像对于检查远端桡尺关节很少有用。 另一方面,这些是评估桡腕关节和腕骨关节背侧隐窝的最佳平面( 图。 67 ). 事实上,正中矢状美国图像很好地描绘了桡腕骨、腕骨中部和腕掌骨隐窝中的积液。 在这些水平,横向超声图像最有助于区分深部关节内积液和伸肌腱的表面鞘液积液。 冠状 US 扫描也可用于在手腕被动桡骨和尺骨偏斜期间调查桡舟骨间隙水平的桡腕关节。
与身体的其他关节类似,积液和滑膜血管翳之间的区别在手腕处可能并不容易,因为它们具有相似的低回声回声结构。 作为一般规则,血管翳似乎更具回声,用探头对其施加压力只会导致凹陷部分塌陷,而游离液体很容易从超声图像的视野中挤出。 由于腕关节的表面位置,彩色和能量多普勒系统可以通过显示滑膜内的血流来帮助实现这一目的。 应该意识到充血取决于炎症的程度,并且不太活跃的“纤维”血管翳可能看起来完全没有彩色血流信号。
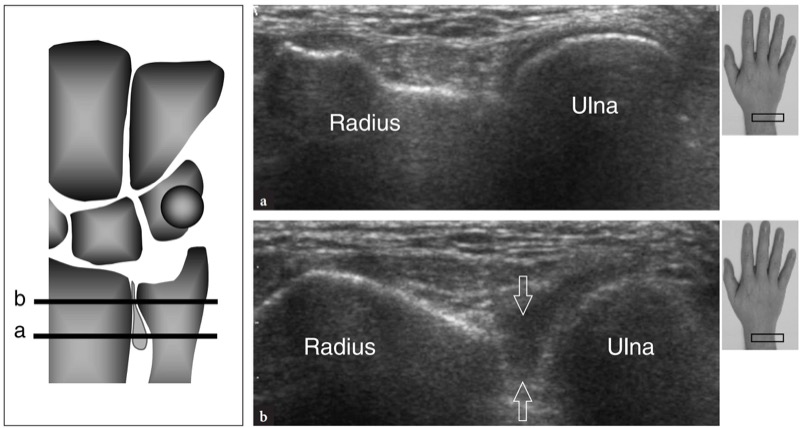
图 66 a、b。 远端桡尺关节滑膜炎。 a 远端和 b 近端横向 12-5 MHz US 图像在左图中指示的水平(水平黑条)的远端桡尺关节背侧获得,显示近端隐窝因液体而膨胀(箭头)。 在关节软骨水平未见积液。 图右上角的插入物表示探头定位
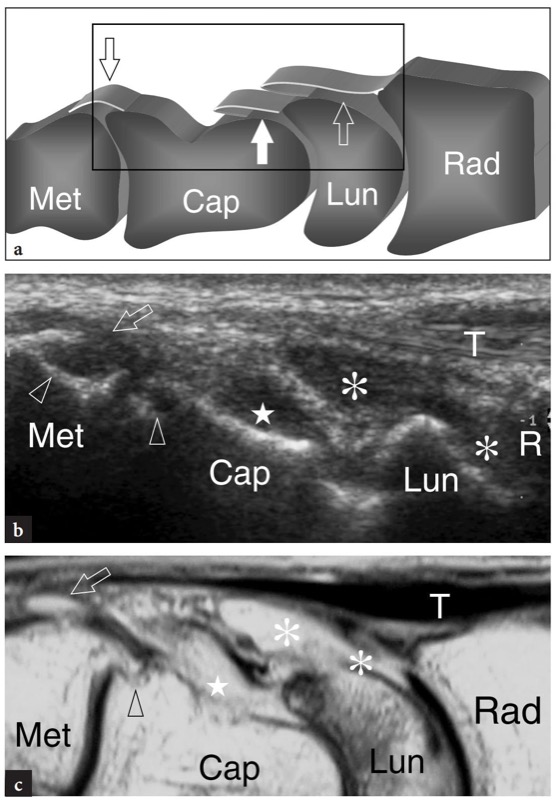
图 67a-c。 腕关节滑膜炎。 a 手腕背侧的示意图说明了桡腕关节(白色空心箭头)、腕骨(白色箭头)和腕掌关节(黑色空心箭头)关节的凹陷位置。 b,c 晚期类风湿性关节炎患者相应的纵向 b 12-5 MHz US 和 c T2w tSE MR 图像显示桡腕关节(星号)、中腕关节(星号)和腕掌关节(空心箭头)的滑膜炎。 US 和 MR 图像的视野用黑框表示。 根据腕骨的形状,US 能够描绘出腕关节每个隐窝的扩张情况。 注意头状骨远端的小骨侵蚀(箭头)。 遇见,掌骨; 帽,头状; Lun,新月; a、c 中的 Ras 和 b 中的 R,半径; T、伸肌腱
46.类风湿性关节炎
多种关节炎会影响腕关节,其中最重要的是类风湿性关节炎和银屑病性关节炎。 类风湿性关节炎的特征是双侧和对称性滑膜炎。 关节炎的第一个表现是浆液性滑膜炎伴有滑膜中度增生和关节旁结构充血。 在病程的后期,滑膜变得明显增厚和血管增多,导致滑膜血管翳的形成,从而导致骨侵蚀和关节软骨的崩解。 血管翳导致关节囊和韧带的进行性损伤以及随后的关节不稳定。 类风湿性关节炎的诊断依赖于临床特征、血清学测试(Waaler-Rose 和 Latex 测试)和影像学检查结果。 然而,对于有明显疾病(血清阴性关节炎)的患者,血清学可能呈阴性,而当存在糜烂时,放射学可能仅显示晚期变化。 由于早期诊断对于建立积极治疗和防止破坏性关节变化至关重要,因此使用了其他成像方式,例如 MR 成像。 MR 成像是评估关节旁软组织、检测关节内积液和滑膜血管翳以及显示软骨损伤和骨侵蚀的准确方法 (Sugimoto et al. 2000)。 然而,这种方式很昂贵,而且并不总是足以确保对慢性病进行随访。
近年来,越来越多的注意力转向超声在手腕和手类风湿性关节炎评估中的作用(Koski 1992;Koski 和 Hermunen 2001;Lund 等人 1995;van Vugt 等人 1997、1998;de Flaviis 等人,1988 年)。 美国对关节炎关节的发现取决于疾病的阶段和严重程度。 在早期阶段,高分辨率超声可以检测到腕关节凹陷处关节内积液的存在和位置,从而区分关节受累和关节旁受累。 图。 68 ). 在晚期疾病中,高分辨率超声显示关节腔和滑膜血管翳变宽,表现为低回声结构,部分或完全填充关节间隙。 在彩色多普勒成像中,滑膜的充血模式与疾病活动密切相关,可用作随访患者的参数( 图。 69 ). 必要时,滑膜活检 (van Vugt et al. 1997) 和关节内注射皮质类固醇 (Koski and Hermunen 2001) 可以通过超声在适当的关节间隙有效引导。
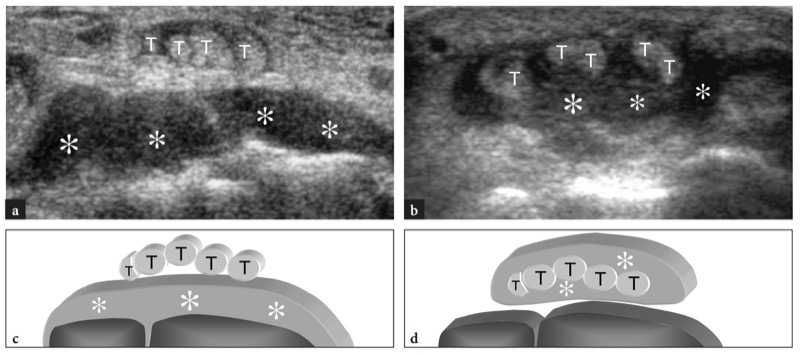
图 68a-d。 使用 US 区分关节滑膜炎与伸肌腱鞘炎。 a, b 在两名类风湿性关节炎患者的手腕背侧获得的横向 12-5 MHz US 图像均表现出右手腕背侧的压痛和肿胀。 在 a 中,滑液积液(星号)与腕骨紧密相连,因为炎症过程涉及腕关节的背侧隐窝,而上方的伸肌腱 (T) 未受影响。 在 b 中,积液(星号)出现在伸肌腱(T)周围,是腱鞘炎的表现,而腕关节的背侧隐窝是正常的。 c,d 图相关性
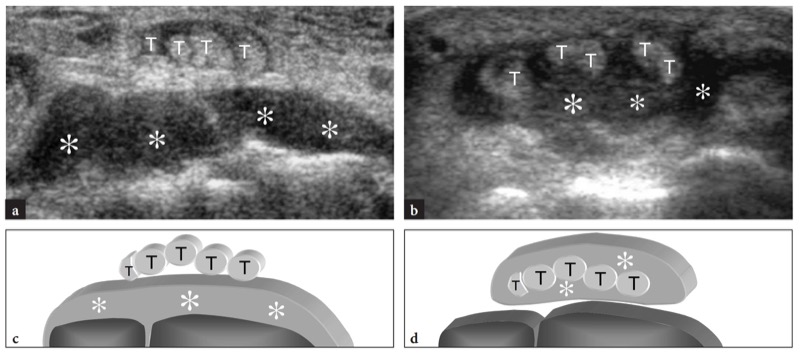
图 69a-d。 用彩色多普勒成像区分活动性与非活动性类风湿性血管翳。 a,b 幼年型类风湿性关节炎患儿手腕背侧的纵向 a 灰阶和 b 彩色多普勒 12-5 MHz US 图像显示活动性血管翳(白色箭头),表现为滑膜明显增厚,以富血管模式(空心箭头)为特征) 在彩色多普勒成像。 注意月骨后极的小侵蚀,由活跃的血管翳填充,内部含有彩色血流信号。 c、d 慢性类风湿病患者手腕背侧的纵向 c 灰阶和 d 彩色多普勒超声图像显示“纤维状”血管翳为覆盖在腕骨上的薄弱回声区域(箭头)。 注意腕骨的模糊轮廓与慢性关节受累后的广泛侵蚀和关节破坏有关。 帽,头状; Lun,新月; Rad,半径
关节软骨的清晰度丧失和变薄可能反映了关节炎的软骨溶解过程。 检查者应记住,由于许多关节表面相对于探头的垂直方向,US 仅允许对桡腕关节和腕中关节的透明软骨进行部分评估。 此外,超声无法显示远尺桡关节的关节软骨。 然而,在某些站点,动态扫描可以改进它们的演示。 当用弯曲的手扫描时,对于桡腕关节和腕骨关节的背侧软骨,例如月骨的背侧软骨,情况确实如此。 同样,当获得手腕桡侧的冠状面并伴有尺偏时,可以更好地描绘舟状软骨。 在慢性关节炎中,骨侵蚀表现为局灶性皮质不连续区域和椭圆形或圆形的皮质缺损( 图。 70 ). 可以看到糜烂被血管翳填充,在活动性滑膜炎中,可以显示来自内骨的充血流( 图69a,b ). 侵蚀性关节炎更常累及的部位是月骨后角和尺骨茎突的背侧。 在这些水平,侵蚀可能是远端桡尺关节和桡腕关节滑膜炎以及尺侧腕伸肌腱受累的结果。 随着破坏过程的进行和侵蚀的大小增加并变得越来越多,腕骨变得模糊并且难以彼此区分。 在患有慢性疾病的患者中,关节半脱位伴随着韧带减弱和断裂、关节旁肌腱撕裂和骨骼关节面崩解。 继发于慢性桡腕关节和远端桡尺关节滑膜炎的三角纤维软骨功能不全可能导致尺骨头背侧脱位。 图。 71 ). 后一种发现与骨轮廓的侵蚀和不规则以及尺侧腕伸肌腱的相邻鞘的炎症相关,可导致尺侧腕伸肌腱的脱位和纵向分裂以及环指和小指的指伸肌可能的撕裂, 所谓的尺骨头综合症 ( 图。 72 ). 类风湿性关节炎累及腕部的最后阶段的特征是强直,表现为腕骨表面的连续强回声线,反映骨融合。
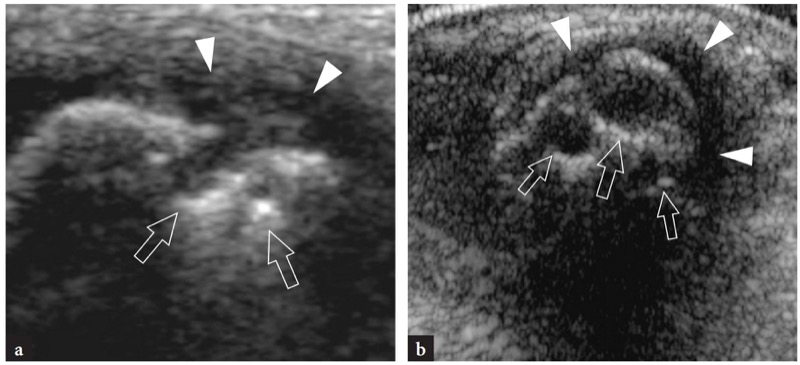
图 70 a、b。 骨侵蚀。 a,b 两名患有长期类风湿性关节炎的患者尺骨头上方的 12-5 MHz 横向超声图像显示骨侵蚀(箭头)为皮质轮廓的小规则缺陷。 注意位于它们内部和周围的滑膜血管翳(箭头)
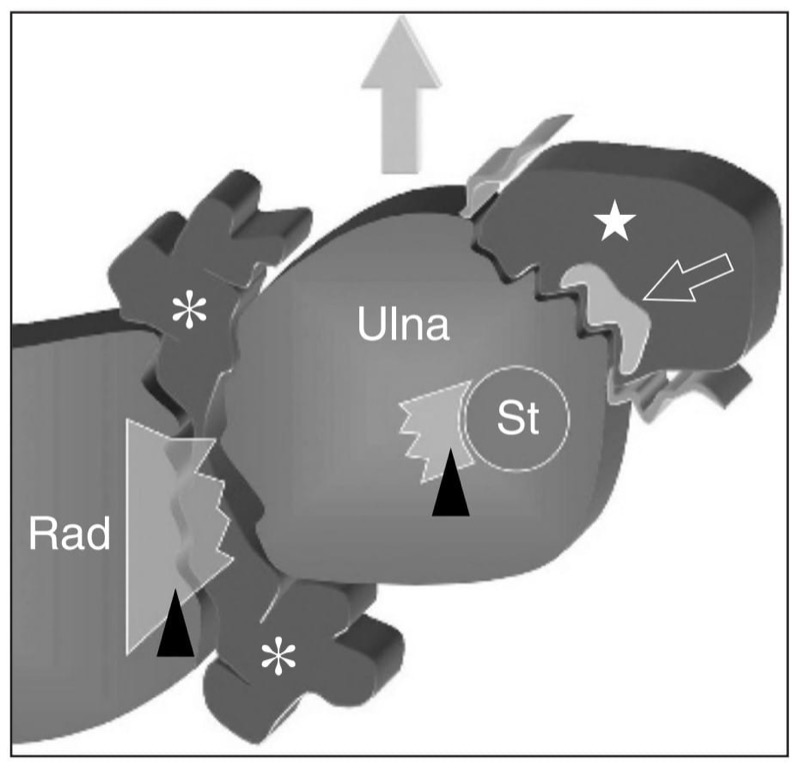
图 71. 类风湿性关节炎的尺骨头综合征。 通过远端桡尺关节的横向视图的示意图概述了由于关节内血管翳(星号)导致的远端桡尺关节水平的三角纤维软骨(箭头)的破裂和边缘侵蚀。 结果,尺骨向背侧半脱位(灰色箭头)。 尺侧腕伸肌腱(空心箭头)鞘内的血管翳(星形)导致皮质侵蚀、支持带撕裂以及肌腱变薄和分裂。 St,尺骨茎突; Rad,半径
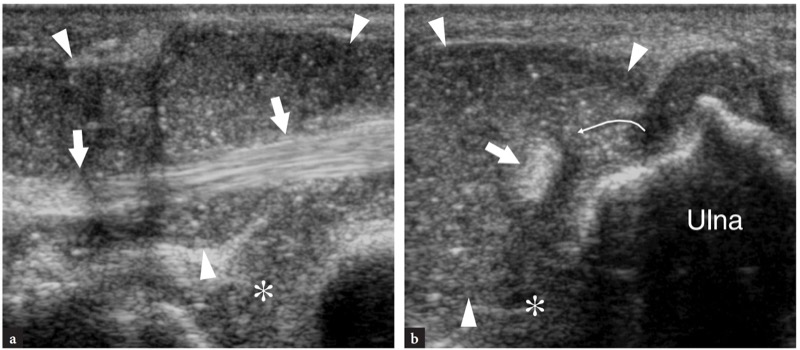
图 72 a、b。 类风湿性关节炎中的尺骨头综合征。 a 尺侧腕伸肌腱(直箭头)的纵向和 b 横向 12-5 MHz US 图像显示远端尺桡关节(星号)和尺侧腕伸肌腱鞘(箭头)内的滑膜血管翳。 由于支持带撕裂,肌腱从其尺骨沟脱位(弯曲箭头)。 参见图 10.20b 与正常结果的比较
一旦做出类风湿性关节炎的诊断,检查者还应准确评估关节旁肌腱的完整性,因为在长期的腱鞘炎中,细胞因子介导的血管翳溶解作用和滑液中酶的存在可导致继发性腱鞘炎损害。 当受到疾病过程的影响时,肌腱会变得肿胀,并且由于慢性生化和机械损伤可能会表现出异质的纤维结构( 图。 73 ). 然后,它们可能看起来更薄(反映部分撕裂)或完全中断和缩回(反映完全撕裂)( 图。 74 ). 在类风湿性关节炎患者中,小指和无名指的伸肌腱最常在手腕处断裂( 图。 75 ). 如前所述,这似乎是继发于背侧移位的尺骨头不规则骨表面上的重复摩擦。 肌腱受累的早期超声检测至关重要,因为它可以表明需要进行腱鞘切除术,这可以有效防止进一步的肌腱损伤和完全撕裂。 当仅根据临床表现无法区分部分撕裂和完全撕裂时,动态超声评估可用于直接证明缺乏肌腱运动。 在完全断裂中,高分辨率超声在准确定位撕裂肌腱的近端缩回端(Fornage 1989)和排除任何神经压迫方面具有价值,例如肘部骨间后神经的压迫,这可能模仿肌腱破裂。
与类风湿性关节炎炎症过程相关的另一种典型并发症是继发于支持带松动或破裂的肌腱不稳定。 这种情况会影响尺侧腕伸肌腱,并且源于血管翳累及远端桡尺关节,伴有三角纤维软骨的继发性撕裂和尺骨头向上移位,或由于腱鞘减弱。 在手腕旋后或手掌屈曲期间可以看到尺侧腕伸肌的腹侧移位,需要动态扫描才能进行正确评估。 纵向分裂会使肌腱在尺骨不规则侵蚀皮质上的间歇性折断变得复杂。
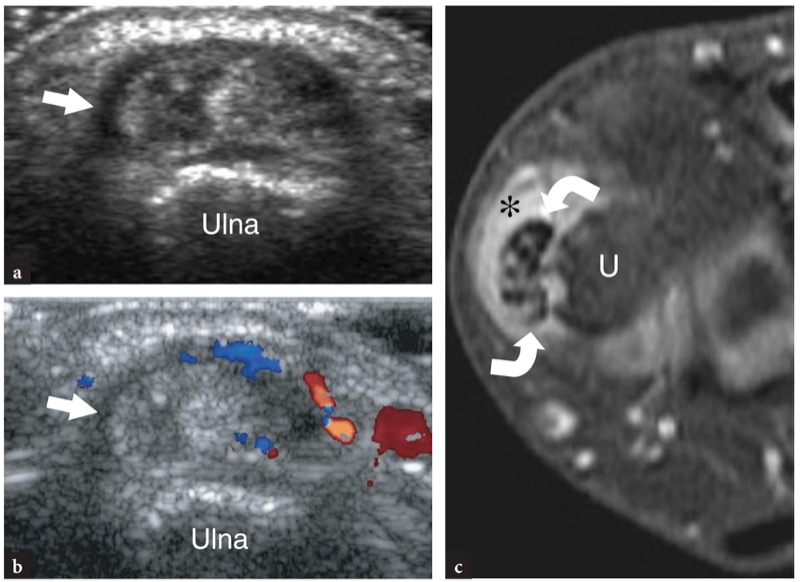
图 73a-c。 类风湿性关节炎中尺侧腕伸肌腱的纵向分裂。 横向 a 灰阶和 b 彩色多普勒 12-5 MHz US 图像在尺骨头上显示肿胀和异质性尺侧腕伸肌腱(箭头),内部低回声裂隙表明纵向裂隙。 在彩色多普勒成像中,相对于炎性充血,在滑膜鞘水平可见增加的血流信号。 c 相关横向脂肪抑制 T2w MR 图像显示轻度鞘液积液(星号)和信号强度增加的肌腱内区域与尺侧腕伸肌腱部分撕裂(弯曲箭头)一致。U,尺骨
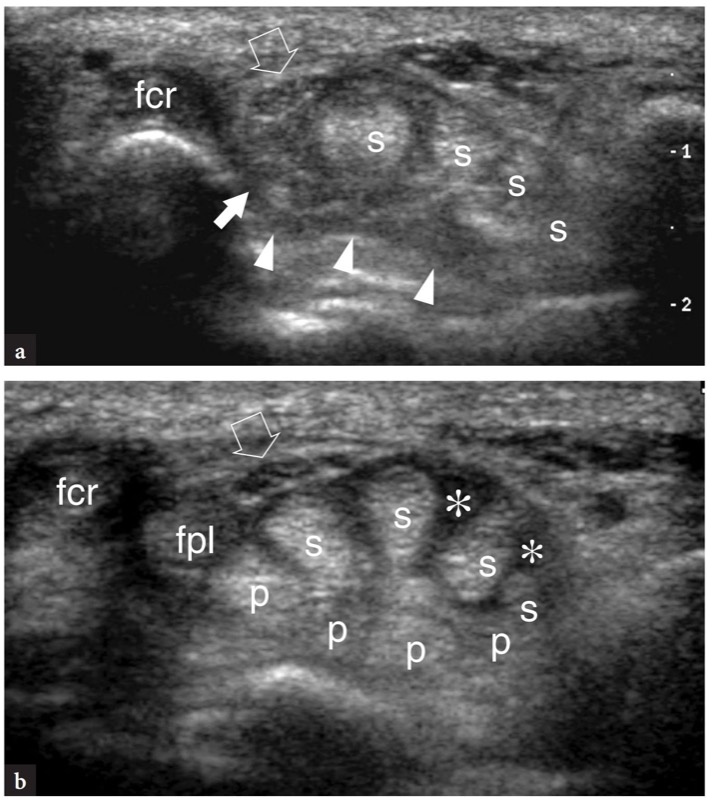
图 74 a、b。 类风湿性关节炎多屈肌腱撕裂。 a 患者右腕管的横向 12-5 MHz US 图像在远端指骨水平更明显的手指屈曲缺陷表明缺乏拇长屈肌(白色箭头)和指深屈肌(箭头)肌腱。 指浅屈肌的残余肌腱完好无损但肿胀。 b 左腕管相应的横向 12-5 MHz 图像显示屈肌腱鞘炎(星号),没有肌腱中断的迹象。 特别要注意在 a 中检测不到的指深屈肌 (p) 和拇长屈肌 (fpl) 肌腱。 空心箭头,正中神经; fcr, 桡侧腕屈肌
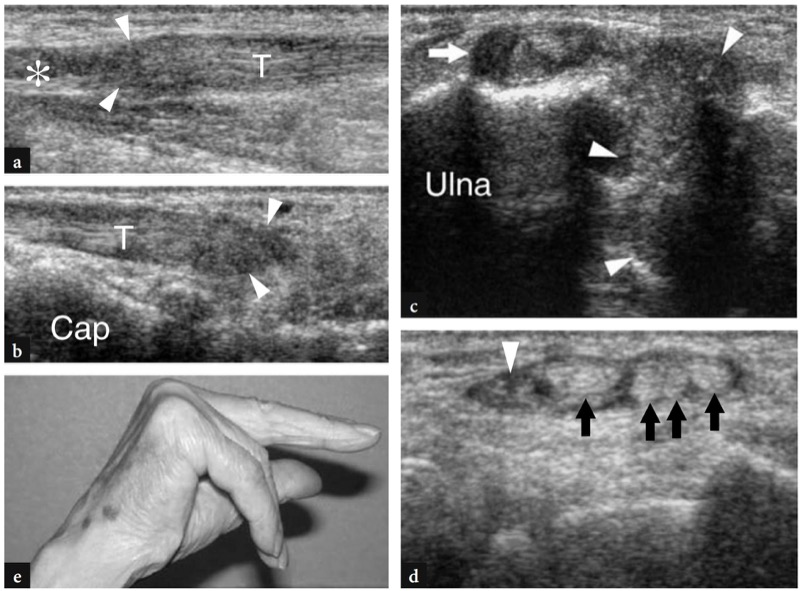
图 75a-e。 类风湿性关节炎完全伸肌腱撕裂。 a,b 在手腕背侧获得的纵向 10-5 MHz US 图像 a 在前臂远端和 b 在腕骨上显示了第五指 (T) 肌腱的近端和远端撕裂端(箭头)指伸肌。 在撕裂处发现肌腱鞘内有少量积液(星号)。 帽,头状。 c,d 横向 12-5 MHz US 图像获得 c 在远端桡尺关节水平和 d 在腕骨上。 在 c 中,US 显示滑膜血管翳,它填充远端桡尺关节间隙(箭头)并与尺侧腕伸肌腱的鞘(箭头)相通。 在 d 中,无名指和小指的第四隔间的内侧肌腱不再可检测到。 观察中指和食指以及固有伸肌(黑色箭头)的残余正常肌腱。 鞘内含滑液血管翳和少量低回声液。 e 照片显示无名指和小指主动伸展失败
舟月韧带在手腕运动期间作为近端腕骨列的稳定器起着重要作用,将舟状骨保持在正确的位置并防止其手掌倾斜。 韧带撕裂导致舟月骨分离、舟骨掌屈、月骨背屈和头状骨近端重新定位。 长期破裂会导致头状月骨和桡骨舟骨关节发生退行性变化,即所谓的 SLAC 腕(舟骨月骨晚期塌陷),这是一种极大地减少腕部运动范围的疼痛状况。 一些作者报道了正常舟月韧带的美国外观 (Griffith et al. 2001) 以及不同程度的尺偏和桡偏时正常舟月间隔的范围。 由于其解剖位置,只能通过横向背侧和腹侧成像平面检查该韧带的背侧和腹侧部分。 在这项研究中,背部部分在 48% 的病例中完全可见,在 30% 中部分可见,在 8% 中几乎不可见,在 15% 中检测不到。 舟月韧带表现为连接两块骨头的高回声皮质的高回声纤维结构 (Jacobson et al. 2002)。 其背带的平均厚度为 1.1 毫米,平均骨间距离为 4.2 毫米。 由于其位置较深,韧带的薄腹侧部分几乎看不见。 考虑到高比例的背韧带可视化不佳,其在美国的非可视化并不表示受伤。 虽然骨间距离的测量受到技术原因的阻碍(卡尺定位的标志不明确),但在扫描过程中其尺寸明显增加且手腕尺骨偏斜应该提醒检查者建议进一步的成像方式以确认可能的撕裂( 图。 76 ). 超声很少能证实舟月韧带手术修复失败的并发症。
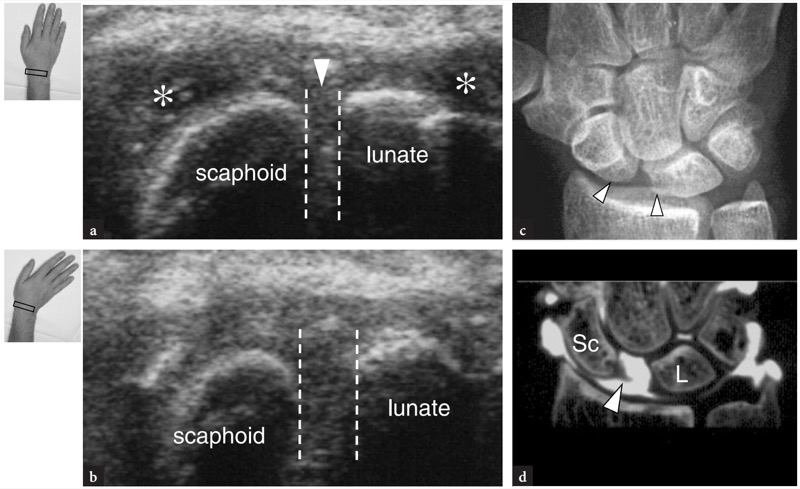
图 76a-d。 舟月骨解离。 a,b 横向 12-5 MHz US 图像在腕部遭受扭伤的患者的近端腕骨排的背侧获得。 a 在中立位置,在桡腕关节凹处(星号)中观察到液体。 虚线标定了舟状骨和月骨之间的距离。 b 在手腕尺骨偏斜期间,可以看到舟月骨距离变宽。 这可以被认为是韧带撕裂的间接迹象。 c X 光片显示舟月骨距离变宽(箭头)和舟骨缩短。 d 造影剂注入桡腕关节后的 CT 关节造影显示造影剂在中腕关节内通过,从而证实韧带撕裂。 注意舟月韧带的外侧端(箭头)。 Sc,舟状骨; L,月牙。 图左上角的插入物表示手腕和探头定位
48. 三角纤维软骨撕裂
手腕的三角纤维软骨可以使用手掌入路和横向和倾斜矢状面图像进行超声描绘 (Chiou et al. 1998)。 在这些平面上,它显示为厚度 >2.5 mm(置信水平 95%)的三角形均匀高回声区域,有点类似于膝关节半月板和关节盂唇。 在关节造影证实的病理病例中,三角纤维软骨的撕裂可以通过超声识别为局灶性变薄(<2.5 mm)或其中的局部低回声裂隙( 图。 77 ). 一些作者报道了超声诊断三角纤维软骨撕裂的敏感性为 68.4% 和特异性为 96.4% (Chiou et al. 1998)。 根据我们自己的经验,我们在准确评估正常和病理状态下三角纤维软骨的厚度以及可靠地评估其撕裂方面遇到了困难。
此外,超声似乎不足以区分外伤性和退行性病变,这可能具有治疗和法律意义。 尽管一些小组在该领域取得的进展令人鼓舞(Keogh 等人,2004 年),但我们认为还应做出更多努力,以确定超声在评估该结构损伤中的最终作用。
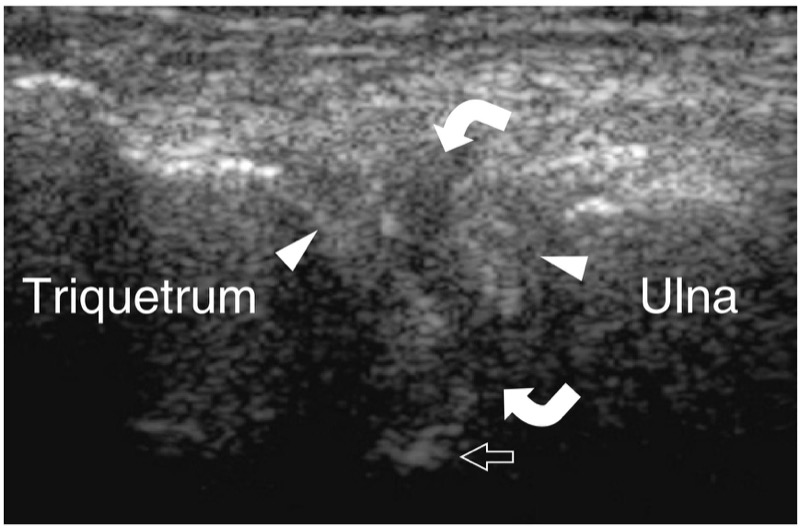
图 77. 三角纤维软骨撕裂。 CT 关节造影证明三角纤维软骨有交通性撕裂的患者手腕尺侧的冠状 12-5 MHz US 图像显示位于三角骨和三角骨之间的高回声纤维软骨组织内有明确的低回声裂隙(弯曲的箭头)尺骨,与撕裂一致。 空心箭头,桡骨远端
49. 韧带钙化
手腕韧带钙化可能是外伤或焦磷酸盐结晶沉积病引起的。 在这种疾病中,可以在三角纤维软骨内以及内在和外在腕关节韧带(例如舟月韧带和月三角韧带)内发现手腕钙化。 US 不被认为是检测晶体沉积的最佳方式,焦磷酸盐晶体沉积病的明确诊断基本上依赖于标准 X 光片和滑液分析。 然而,检查者必须意识到这些发现,因为它们可以在手腕的例行检查中偶然检测到( 图。 78 ). 韧带钙化的表现是嵌入相关结构内的高回声斑点。 一旦 US 提示了诊断并且认为该发现对临床有用,则应获得前后位 X 线照片以进行确认。
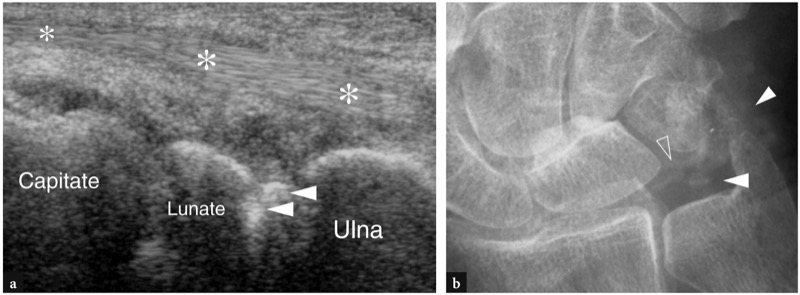
图 78 a、b。 腕关节韧带钙化焦磷酸盐沉积症。 手腕中间三分之一的纵向倾斜 12-5 MHz US 图像显示月三角韧带内的明亮高回声点(箭头)。 星号,伸肌腱。 b 前后位 X 光片证实韧带内部(空心箭头)和相邻的三角纤维软骨(白色箭头)钙化
50. 腕骨隐匿性骨折和脱位
毫无疑问,腕部骨折和脱位的诊断调查依赖于临床表现和标准 X 光片,而不是超声表现。 然而,手腕区域的解剖学复杂性通常意味着一些手腕骨折和脱位在标准 X 光片上不会被注意到。 在这种情况下,高分辨率可能在传统的手腕超声检查中检测隐匿性骨折、骨撕脱和脱位方面发挥辅助作用。 因此,应在常规超声检查期间准确分析骨表面,因为即使是很小的不规则也可以提示正确的诊断。 腕骨外伤性病变的美国表现包括骨折中的台阶畸形或皮质连续性的局灶性中断以及脱位中两个相邻骨骼之间正常关系的破坏。 当超声检查怀疑发生骨折时,必须根据具体情况进行进一步的影像学检查,包括额外的 X 线片、CT 和 MR 成像,以明确诊断并评估骨折碎片的数量和位置或骨性关系以错位结束。
舟状骨是腕部隐匿性骨折最常见的部位,高达 20-25% 的病例在初始评估时未被注意到 (Waizenegger et al. 1994)。 当诊断延迟时,舟状骨骨折的并发症发生率很高,如假关节、骨近端缺血性坏死和继发性桡腕骨关节炎伴有慢性疼痛和功能障碍。 提倡使用多种诊断方式来早期发现舟状骨骨折,例如额外的 X 光片检查、骨扫描、CT 和 MR 成像。 在 10 天后获得额外的 X 光片和更昂贵的方式之间的选择取决于具体的临床情况、设备可用性和经济因素。 高分辨率 US 可以通过在其手掌和侧面获得的纵向图像来评估舟状骨皮质。 对于侧向和掌侧入路,应注意将换能器与舟状骨的长轴对齐。 骨骼侧面的纵向图像显示在侧面的中间三分之一处有一个小脊,反映了舟骨结节。 该结节将近端关节面与骨的远端非关节部分分开,不应被误解为骨折( 图。 79 ). 多项研究报告了美国在舟状骨骨折病例中的主要发现(Hodgkinson 等人,1993 年;Herneth 等人,2001 年)。 已经提出了两种扫描技术。 首先,彩色多普勒成像用于使用横向方法测量桡动脉和舟状骨皮质之间的距离 (Hodgkinson et al. 1993)。 与未受影响的一侧相比,评估因创伤后局部水肿引起的动脉表面移位。 还引入了舟骨指数以减少正常舟骨-桡动脉距离的变异性。 对于 30% 的阈值,该指数报告了 100% 的敏感性和 74% 的特异性。 随着换能器技术的进步,一些作者还描述了超声基于高回声骨皮质局灶性中断的检测来检测舟状骨骨折的能力 (Herneth et al. 2001; Hauger et al. 2002) ( 图。 80 ). 本研究需要在舟状骨的腹侧、外侧和背侧进行细致的扫描技术,在中立位和尺偏位进行横向和纵向超声扫描。 基于皮质破坏作为唯一的诊断关键,超声证明对描述舟骨腰部骨折具有 100% 的敏感性、98% 的特异性和 98% 的准确性(Hauger 等人,2002 年)。 作为一个附加特征,一些作者将平行于皮质的回声线解释为骨膜升高的表现(Herneth 等人,2001 年)。 我们认为后一种迹象无法与流体和软骨之间的声学界面可靠地区分。 然而,基于皮质不连续性和/或骨膜升高,这些作者表明 US 描述隐匿性骨折的总体准确率为 87%,而舟状骨 X 线片或临床检查的准确率为 73%(Herneth 等人,2001 年)。 还研究了使用超声通过实时动态检查来评估骨折端的稳定性 (Dias et al. 1994)。
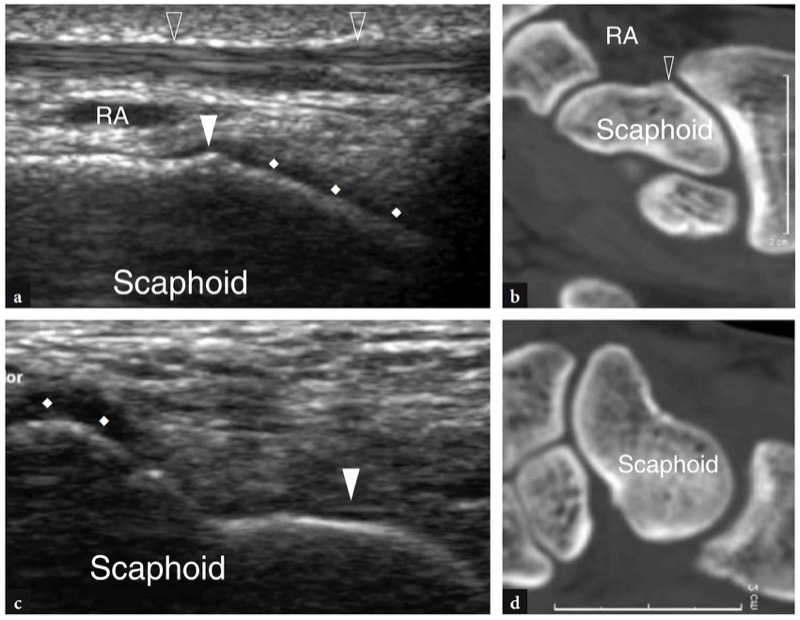
图 79a-d。 舟状骨的正常美国外观。 舟状骨外侧的 15-7 MHz 冠状位美国图像显示结节(白色箭头)和覆盖其径向面(菱形)的软骨。 桡动脉 (RA) 和第一间室的伸肌腱(空心箭头)从浅表到达骨骼。 b 舟状骨手掌面的纵向 12-5 MHz US 图像显示软骨覆盖骨骼的远端(菱形)和近端(箭头)关节面。 c,d 对应的 2D 重新格式化 CT 图像
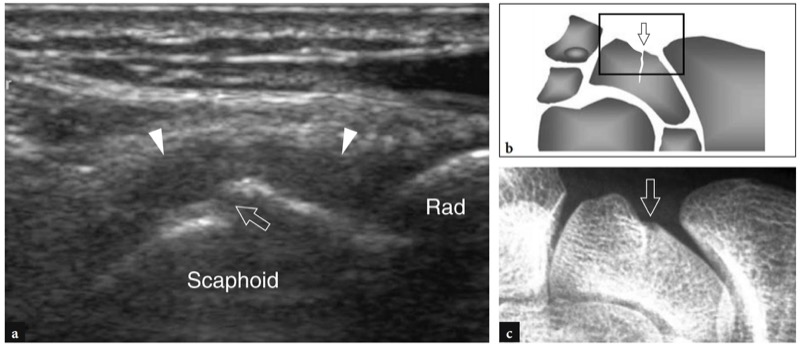
图 80a-c。 舟状骨骨折。 a 手腕外侧的 12-5 MHz 冠状位超声图像以及相应的 b 图和前后位射线照相相关性显示舟骨腰部骨折为高回声皮质线的台阶畸形(空心箭头)。 注意骨折部位周围的病灶周围低回声晕(箭头),与局部血肿一致。 Rad,半径
US 偶尔发现的其他腕骨骨折是第四和第五掌骨背侧脱位后的梯形骨折和钩骨骨折。 过度屈曲和过度伸展时腕部损伤也可能导致背三角骨的小撕脱性骨折。 除非获得切向视图,否则很难在标准射线照片上检测到后一种骨折。 高分辨率 US 将撕脱的骨识别为一个小的高回声碎片,周围环绕着由于周围炎性水肿引起的低回声晕圈( 图。 81 ). 局部疼痛因探头压力而增强,可确诊。 腕部骨折接骨术后,超声还可以识别与骨科硬件定位不当或移位相关的术后并发症。 螺钉和金属板与表面软组织的冲突可能是肌腱撞击和撕裂的原因。 在这种情况下,US 是一种有价值的工具,可以将切断的结构和硬件材料识别为撞击的原因( 无花果。 82, 83 ).
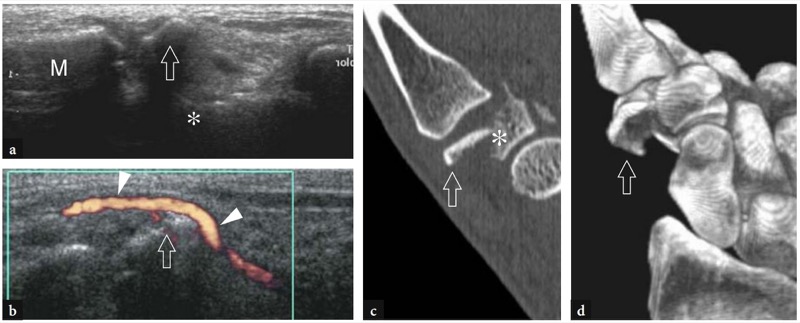
图 81a-d。 隐匿性梯形骨折。 冠状 a 灰度和 b 功率多普勒 12-5 MHz US 图像在远端手腕的外侧获得,相应的 c 重新格式化的 2D CT 冠状图像和 d 3D CT 图像显示远端骨折碎片(箭头)的横向脱位梯形(星号)与相邻桡动脉(箭头)的二次移位。 M、第一掌骨
US 偶尔发现的其他腕骨骨折是第四和第五掌骨背侧脱位后的梯形骨折和钩骨骨折。 过度屈曲和过度伸展时腕部损伤也可能导致背三角骨的小撕脱性骨折。 除非获得切向视图,否则很难在标准射线照片上检测到后一种骨折。 高分辨率 US 将撕脱的骨识别为一个小的高回声碎片,周围环绕着由于周围炎性水肿引起的低回声晕圈( 图。 81 ). 局部疼痛因探头压力而增强,可确诊。 腕部骨折接骨术后,超声还可以识别与骨科硬件定位不当或移位相关的术后并发症。 螺钉和金属板与表面软组织的冲突可能是肌腱撞击和撕裂的原因。 在这种情况下,US 是一种有价值的工具,可以将切断的结构和硬件材料识别为撞击的原因( 无花果。 82, 83 ).
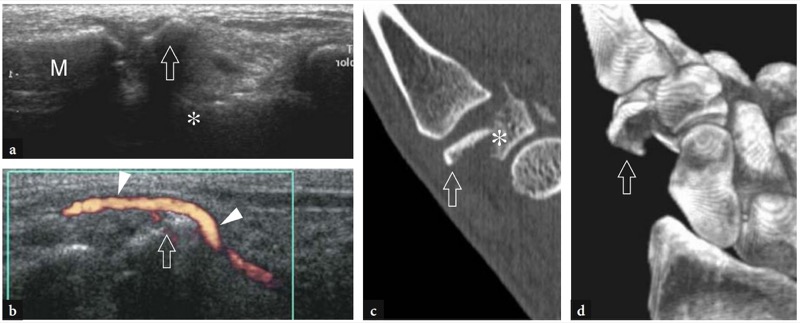
图 81a-d。 隐匿性梯形骨折。 冠状 a 灰度和 b 功率多普勒 12-5 MHz US 图像在远端手腕的外侧获得,相应的 c 重新格式化的 2D CT 冠状图像和 d 3D CT 图像显示远端骨折碎片(箭头)的横向脱位梯形(星号)与相邻桡动脉(箭头)的二次移位。 M、第一掌骨
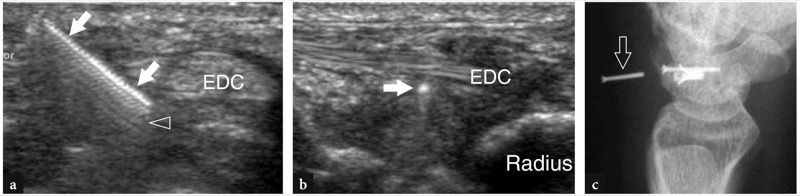
图 82a-c。 舟月韧带手术修复失败。 a 患者手腕近端的横向和 b 纵向 12-5 MHz 超声图像,据报告在完全舟月韧带撕裂手术治疗后出现疼痛和咔哒声。 在手腕背侧的软组织中,US 描绘了一个明亮的线性结构(箭头),具有锯齿状外观和后部混响伪影(空心箭头),就在趾伸肌腱 (EDC) 的深处,与移位的螺钉一致。 c 侧位片证实了美国的发现
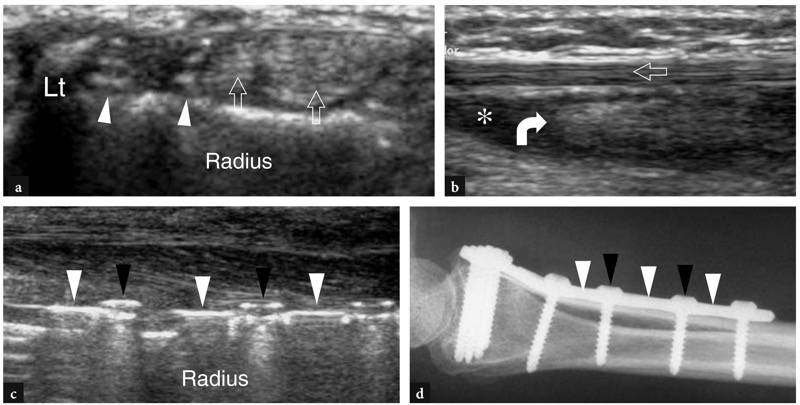
图 83a-d。 由螺钉引起的拇长伸肌撕裂。 在先前因 Colles 骨折接受手术的患者的 Lister 结节 (Lt) 水平获得的手腕背侧横向 12-5 MHz US 图像显示拇长伸肌腱缺失。 在第三隔室的水平,就在它的内侧,可以看到两个对应于螺钉尖端的高回声异物(箭头)。 注意第四隔室的完整相邻伸肌腱(空心箭头)。 b 前臂远端背侧的纵向 12-5 MHz 超声图像显示缩回的拇长伸肌腱的近端残端(弯曲的箭头)为纺锤形不规则低回声结构,周围环绕着积液(星号)。 注意正常的桡侧腕短伸肌腱(空心箭头)。 c 前臂远端腹侧的纵向 12-5 MHz US 图像和 d 横向射线照相相关显示金属板(白色箭头)和螺钉背面(黑色箭头)
在平片上诊断腕骨脱位可能具有挑战性。 脱位主要影响月骨,月骨没有肌腱附着,容易发生掌侧脱位,这种情况通常被称为手腕周围月骨背侧脱位。 即使射线照相检查可以识别月骨的移位,在某些情况下,这种情况在第一次检查时不会被注意到,并且可能需要 US 来评估手腕水肿和功能障碍的原因。 腕管上的纵向和横向 US 图像显示骨骼的掌侧位移,这使得它的凹关节面可见,在正常状态下无法检测到,因为它与头状骨形成关节( 图。 84 ). 超声也可以描述移位的月骨对屈肌腱和正中神经的直接压迫。
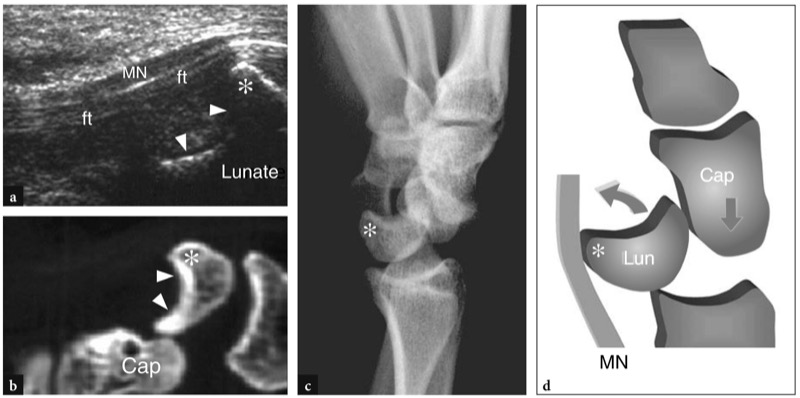
图 84a–d。 手腕周围有压痛和肿胀并且在跌倒后无法弯曲手指的患者的手腕背侧脱位。 最初的放射学研究报告是阴性的。 腕管近端的纵向 7.5-10 MHz US 图像显示正中神经 (MN) 和屈肌腱 (ft) 被移位的月骨 (L) 压缩。 在腕管内,月骨突出(星号)并由于其凹关节面的掌侧旋转而呈现新月形轮廓(箭头)。 这一发现表明月骨脱位。 b 相应的重新格式化的 2D CT 图像和 c 斜侧位 X 线片显示月骨和头骨 (Cap) 之间关节关系的丧失。 d 示意图说明了错位的机制
51. 手腕质量
临床上,多种病理状况可表现为手腕周围的占位性病变(Garcia 和 Bianchi 2001;Seboun 等人 1989)。 一旦在体格检查中发现病变,超声可用于确认其存在、评估其边缘和内部回声结构(实性与囊性)并排除可能的模仿疾病的解剖变异。 虽然手腕肿块的实际性质不能总是仅根据超声检查结果来确定,但在某些情况下可以做出具体诊断或至少可以强烈怀疑。 这些情况包括:神经节囊肿、神经源性肿瘤、异常骨骼和辅助肌肉。
神经节是手部和腕部最常见的占位性病变,是囊性肿块,充满粘性液体,缺乏真正的滑膜衬里,源自关节周围软组织的退化 (Steiner et al. 1996)。 它们在临床上表现为靠近关节表面的压痛或轻微疼痛的肿块。 大多数患有神经节的患者完全没有症状,并且由于外观畸形而就医。 虽然手和腕神经节的手术切除通常被认为很容易执行,但最近一项关于术后结果的调查显示,28% 的病例出现术后疼痛、功能受限和局部复发(Faithfull 和 Seeto 2000)。 US 显示腕节是明确定义的消声结构,后部声学增强,位于关节附近(Bianchi 等人 1994 年;Hoglund 等人 1994 年;Paivansalo 和 Jalovaara 1991 年;de Flaviis 等人 1987 年;Cardinal 等人 1994 年;Breidahl 和 Adler 1996;Osterwalder 等人 1997)。 大多数神经节发生在手腕的背侧( 图。 85 ). 由于其壁和内部隔膜增厚,慢性陈旧神经节可能呈现出更强的回声外观( 图。 86 ). 背侧隐匿神经节是一种小的、疼痛的神经节,发生在手腕的背面,在体检时无法触及(Berghoff 和 Amadio 1993;Ho 等人 2001)。 一般来说,背神经节在囊内发育,位于舟月韧带表面( 图。 85 ). 由于胶囊内囊肿施加的简单压力现象,它们通常会感到疼痛。 事实上,大神经节在手腕背侧浅表软组织内的韧带外扩张,从而形成降低囊内压的水库,疼痛较小。 另一种可能的解释是新出现的神经节对骨间后神经施加的直接压力。 事实上,骨间后神经的终末支在拇长伸肌和第四间室之间的李斯特结节的尺侧走行,然后通过与舟月韧带的紧密关系。 腹侧神经节通常位于手腕的桡侧:它们起源于舟四方关节,通常向桡骨的远端骨骺扩展,在那里它们可能压缩和移位桡动脉和桡神经的浅表感觉支(Urayama 等人)等人,1998 年)( 图。 87 ). 这些神经节应与桡动脉掌支假性动脉瘤相鉴别,后者最常发生在舟状骨结节上,由动脉反复挤压舟状骨结节继发的慢性微创伤引起。 US 可以将它们检测为与相邻动脉连续的无回声病变,其特征在于彩色多普勒成像中的内部血流信号。 手腕和手部的骨内和骨膜下神经节非常特殊( 图。 88 ).
在临床实践中,高分辨率超声是诊断腕节的有用工具,尤其是在小型隐匿性病变的情况下(Cardinal 等人,1994 年;Blam 等人,1998 年)。 该技术可以准确评估囊肿的大小,并能够阐明其位置以及与邻近血管、肌腱和神经的关系。 在选定的病例中,超声可以有效地引导神经节的抽吸和类固醇在其腔内的局部注射(Breidahl 和 Adler 1996)。
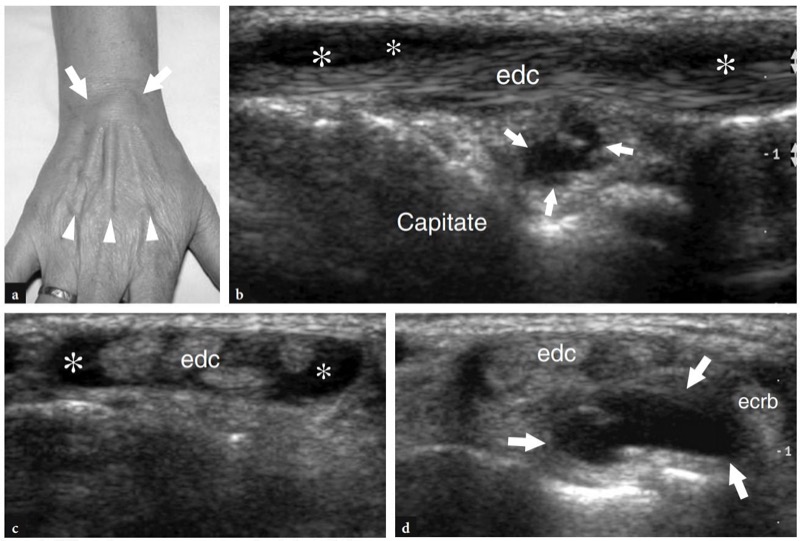
图 85a-d。 隐匿性背神经节。 a 照片显示指伸肌腱(箭头)的第四间室上方有一个肿块(箭头),提示急性腱鞘炎。 b 肿块上的纵向和 c、d 横向 12-5 MHz US 图像通过揭示伸肌腱第四隔室中的液鞘扩张(星号)和与腕背韧带相关的深神经节囊肿(箭头)显示双重病理学. 指伸肌 (edc) 和桡侧腕短伸肌 (ecrb) 肌腱之间的神经节扩张
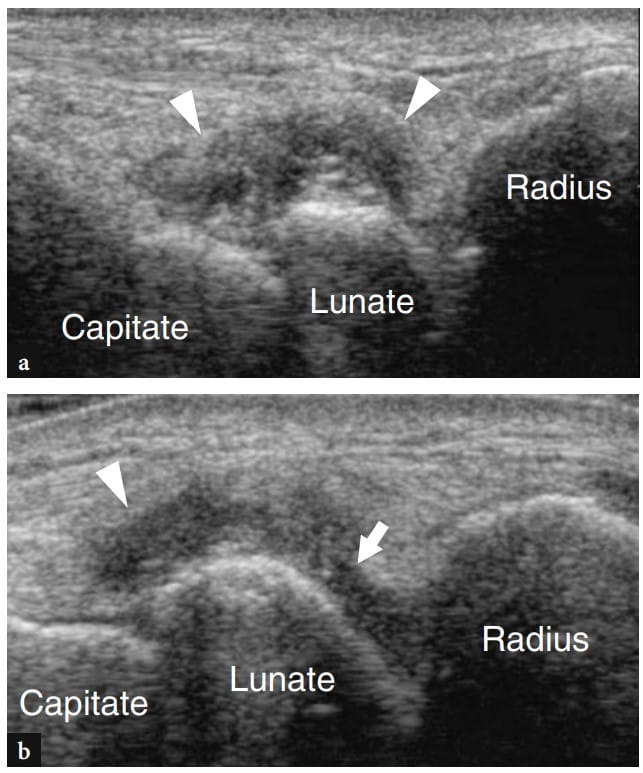
图 86 a、b。 老背神经节。 在腕背 a 伸展和 b 略微弯曲的情况下获得的纵向 10-5 MHz US 图像显示低回声质量(箭头),内部回声位于背神经节的典型部位。 内部外观是旧的塌陷神经节,壁增厚,有分隔。 在 b 中,注意连接神经节和桡腕关节的椎弓根(箭头)。 应注意不要将这一发现与桡腕关节背侧隐窝的轻度扩张混淆
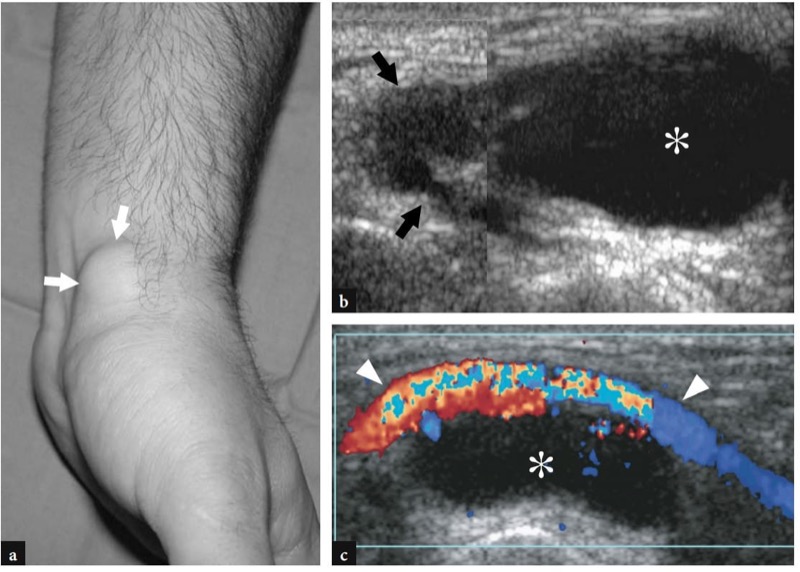
图 87a-c。 腹神经节。 a 一名年轻男性在强制腕背屈期间手腕桡侧的照片显示手腕掌侧有一个局部无痛肿块(箭头)。 b,c 纵向 b 灰阶和 c 彩色多普勒 12-5 MHz US 图像显示在肿块上获得的多叶消声囊肿(星号)紧密贴附于桡动脉(箭头)。 神经节通过细的曲折椎弓根(箭头)与舟骨-梯形关节相通,并向桡骨远端骨骺扩展。 彩色多普勒成像可以更好地描述腹侧神经节和桡动脉之间的关系
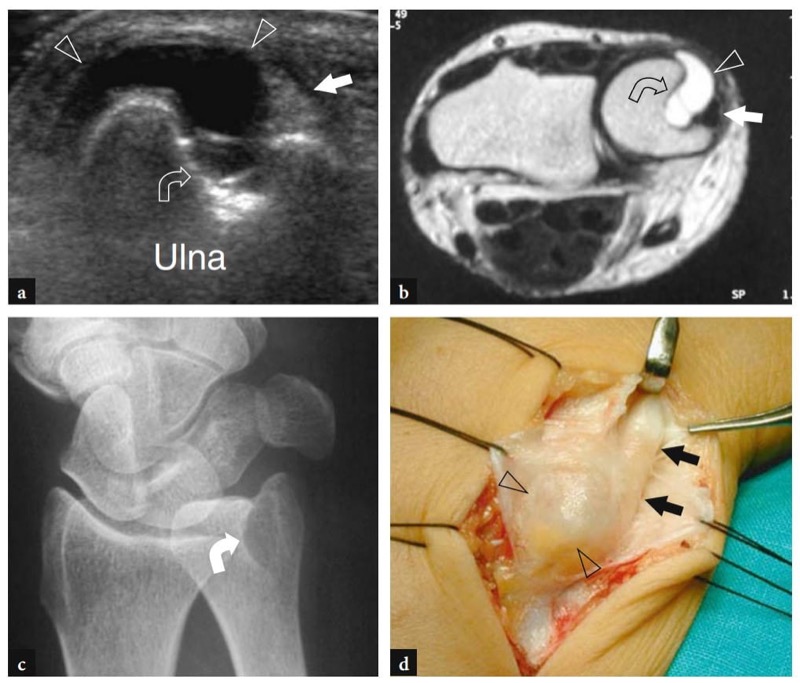
图 88a-d。 骨膜下神经节。 患者尺骨头上方的横向 12-5 MHz US 图像在临床检查中显示出轻微的局部压痛,表明腱鞘囊肿(箭头)起源于尺骨骨膜并逐渐沉入尺骨头(弯曲箭头)因此扩大的囊肿下方骨骼的压力吸收。 注意尺侧腕伸肌腱(直箭头)在神经节和支持带之间移位和压缩。 b 斜位射线照相视图和 c 横向 T2w tSE MR 成像相关性证实了尺骨头中的深度骨侵蚀(弯曲箭头)。 d 大体手术视图显示与尺侧腕伸肌腱(箭头)相邻的骨膜下神经节(箭头)
53.腕骨老板
背神经节的鉴别诊断包括所谓的腕骨凸起,这是一种常见的异常,表现为手腕背侧的骨性突起,介于第二和第三掌骨、头状骨和梯形骨的基部之间。 它要么与辅助骨化中心有关,通常称为茎突骨,要么可能由腕掌关节的骨关节炎变化引起 (Timins 1999) ( 无花果。 89, 90 ). 虽然通常没有症状,但由于骨关节炎或伸肌腱滑脱,腕骨偶尔会导致疼痛和手部运动受限。 虽然美国不能被认为是检测这种异常的首选方式,但可以执行这种技术来排除背神经节。 在这些病例中,茎突骨表现为位于腕掌关节水平的小副骨,而局部骨赘表现为位于腕骨背面的高回声隆起。
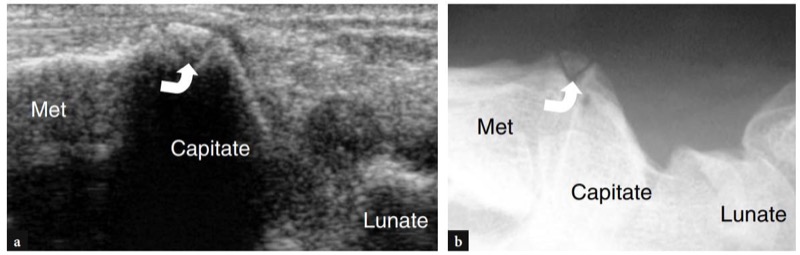
图 89 a、b。 腕骨老板由于 os styloideum。 a 在第三掌骨基底部的背面获得的纵向 12-5 MHz US 图像和 b 对应的侧位 X 线片,患者有无痛性僵硬的背部肿块,显示头状骨和第三掌骨之间有一个小的副骨(弯曲的箭头) (Met),反映茎突骨
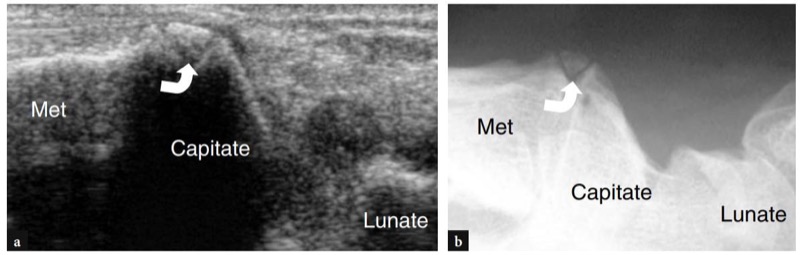
图 90a-d。 腕骨老大由于腕掌骨关节炎。 a 手腕背侧的照片显示了一个边界清楚的僵硬肿块(箭头),在临床上被解释为神经节囊肿。 b 肿块上的纵向 12-5 MHz 超声图像与 c 射线照相和 d 轴向 CT 成像相关性显示与头状骨和第三掌骨 (Met) 之间关节水平的骨赘相关的骨突出(箭头)。 在这种情况下,标准 X 光片和 CT 扫描证实没有茎突骨
54.神经源性肿瘤
手和腕部的周围神经肿瘤,包括神经鞘瘤、神经纤维瘤和神经纤维脂肪瘤,并不常见。 大多数累及正中神经,通常表现为柔软、缓慢增大的肿块,发生在手和腕的掌侧。 神经肿瘤在 US 上具有非特异性外观,因为它们表现为边缘清晰的椭圆形低回声实性肿块( 图。 91 ). 将这些肿瘤与其他软组织肿块区分开来的重要特征是证明肿块和起源神经之间的连续性(Martinoli 等人,1996 年)。 这需要仔细的扫描技术,因为连接在肿瘤两端的正常神经部分可能会因肿块的增大而偏离其自然走行。 紧邻肿瘤的神经可能增厚并失去各向异性,从而使椭圆形肿块呈现锥形外观。 腕部正中神经肿瘤可能导致腕横韧带弯曲,腕管综合征可能是晚期症状。
神经纤维脂肪瘤是一种罕见的神经源性肿块,明显好发于腕部正中神经,这是一种发育异常,也称为纤维脂肪瘤样错构瘤或神经内脂肪瘤。 多达三分之二的患者与食指和中指的并指或巨指畸形(脂肪肥大症)相关。 纤维脂肪瘤性错构瘤影响年轻受试者,通常在儿童早期,临床上表现为手腕掌侧的活动软组织肿胀(Murphey 等人,1999 年),这是由于成熟的纤维脂肪组织显着扩大了正中神经,影响了它的生长。过滤束间神经外膜。 US 通常显示神经在桡骨远端和腕管内的梭形增大,大量高回声脂肪沉积填充神经外膜并取代正常或略微增大的低回声束(Chen 等人,1996 年)( 图。 92 ).
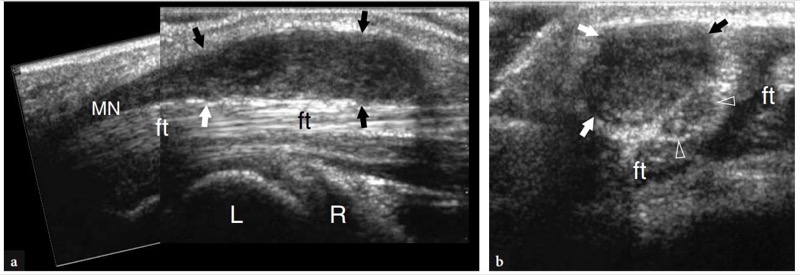
图 91a、b。 正中神经鞘瘤。 a 腕管上方的纵向重建图像和 b 横向 10-5 MHz US 图像显示,患者手腕腹侧出现软组织肿胀和轻度相关症状时,有一个与正中神经 (MN) 连续的细长低回声肿块(箭头)腕管疾病。 大部分肿瘤发生在腕横韧带近端,保留了一些神经束(箭头)。 英尺,屈肌腱; L, 新月; R,半径
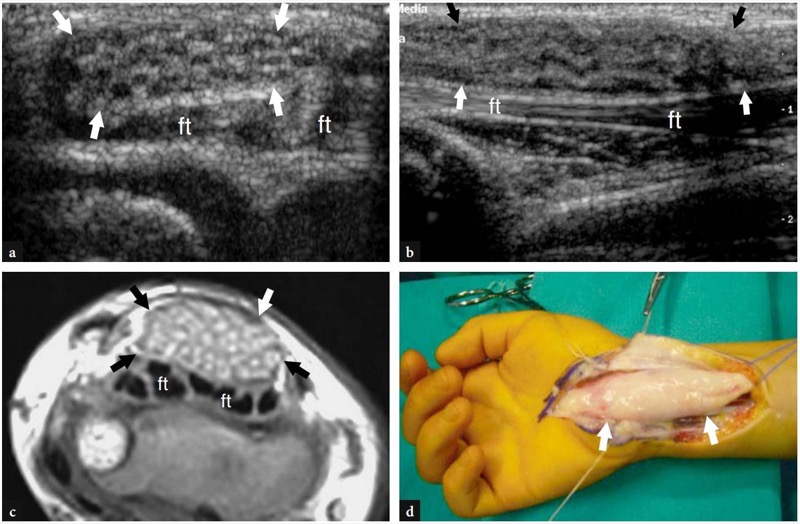
图 92a-d。 正中神经纤维脂肪错构瘤。 a 儿童手腕腹侧弥漫性肿胀和压痛的横向 12-5 MHz US 图像与 b T1w SE MR 成像相关显示正中神经的异常梭状增大(箭头)。 神经增厚的低回声束嵌入增加的束间脂肪组织中。 c 神经上的纵向 12-5 MHz US 图像(箭头)显示束的波浪形路线。 英尺,屈肌腱。 d 大体手术视图显示腕部正中神经(箭头)明显增大。 患者没有巨指症,仅抱怨与腕管疾病相关的轻微症状
55.异常肌肉
在无症状受试者中,手腕处可能会遇到辅助肌肉,这只是偶然发现。 然而,在某些情况下,当这些肌肉表现为占位肿块或当它们肥大或剧烈活动导致压迫性神经病时,可能会引起临床关注。 异常腕部肌肉的典型 US 外观与其他肌肉没有区别,包括收缩和放松的功能阶段。 熟悉它们的位置可能有助于检查者做出正确的诊断,从而避免与其他病理状况混淆。 腕部最常见的异常肌肉是:小指外展肌、手短伸肌、食指的二腹屈指浅肌和蚓状肌的近端起点 (Timins 1999)。
小指外展肌是最常见的手腕附属肌,约占正常人的 24% (Zeiss and Guilliam-Hadet 1996)。 该肌肉起源于手掌腕韧带和掌长肌,止于小指展肌和第五近节指骨基部的内侧(Patel 等人,2002 年)( 图。 93 ). 虽然通常无症状,但它可能通过在收缩过程中将尺神经挤压在披索韧带上而引起尺神经病变。 已观察到正常受试者(平均 1.7 毫米)和有症状患者(4 毫米)之间的肌肉厚度差异,表明肌肉大小可能是影响下方神经功能的一个因素。
趾短伸肌发生频率较低,涉及 1-3% 的个体 (Gama 1983)。 它起自桡骨远端和桡腕远端韧带,止于食指或中指。 指短伸肌表现为位于食指伸肌腱旁边的肌腹,很容易被误认为是食指伸肌腱的背神经节或腱鞘炎。 US 能够识别肌肉的典型回声纹理,并描绘由自主收缩和放松引起的肌肉形状变化( 图。 94 ).
在手腕腹侧,食指屈指浅肌的异常肌肉腹部可能会导致不适和与腕管综合症相关的症状 (Smith 1971)。 在这些情况下,在食指伸展过程中可以看到异常肌肉进入腕管。 为了做出正确的诊断,检查者最好在保持手指伸展的同时检查手腕。 然后,手指弯曲和伸展期间的动态扫描可以描绘肌肉进出隧道( 图。 95 ).
在大约 22% 的受试者中可以遇到腕管内的蚓状肌的近端起源 (Touborg-Jensen 1970)。 这些肌肉在手指弯曲时被拉入隧道内,可能是正中神经病变的原因。 类似于食指的异常屈指浅肌,动态扫描手指的屈曲和伸展对于正确诊断异常蚓状肌是必不可少的。
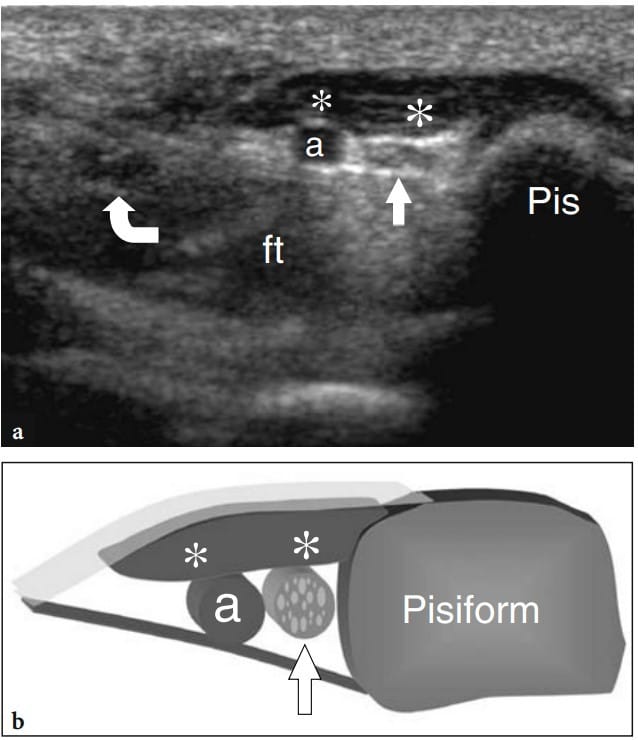
图 93 a、b。 附件绑架器 digiti minimi。 a 在轻度尺神经病变且手腕腹侧无可触肿块的患者的 Guyon 隧道上获得的横向 12-5 MHz US 图像显示一个梭形低回声腹部(星号)覆盖在尺神经(直箭头)和尺动脉(a ) 与肥大的辅助外展肌 digiti minimi 一致。 注意 Guyon 隧道内尺神经的扁平外观。 英尺,屈肌腱; 弯曲的箭头,正中神经。 小便,豌豆状。 b 图相关
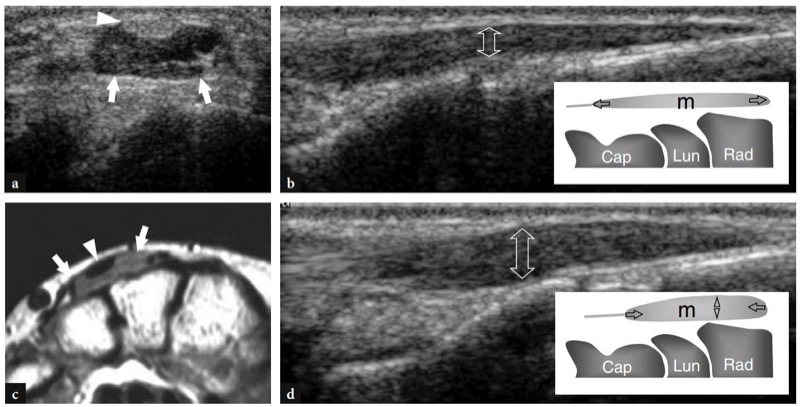
图 94a-d。 指短伸肌。 a 具有局部无痛软组织肿块的患者手腕背侧的横向 12-5 MHz US 图像与 b T1w SE MR 成像相关性显示位于伸肌腱旁边的异常肌肉腹部(箭头),反映手短伸肌. 注意辅助肌肉的肌腱(箭头)。 c,d 异常肌肉上的长轴 12-5 MHz US 图像在休息时获得 c,在肌肉自主收缩期间获得 d,并带有相关图(见插图)。 与静止时获得的超声图像相比,主动收缩导致肌腹厚度增加(双箭头)和肌腹 (m) 缩短。 这种变化在体检时很容易触及。 帽,头状; Lun,新月; Rad,半径
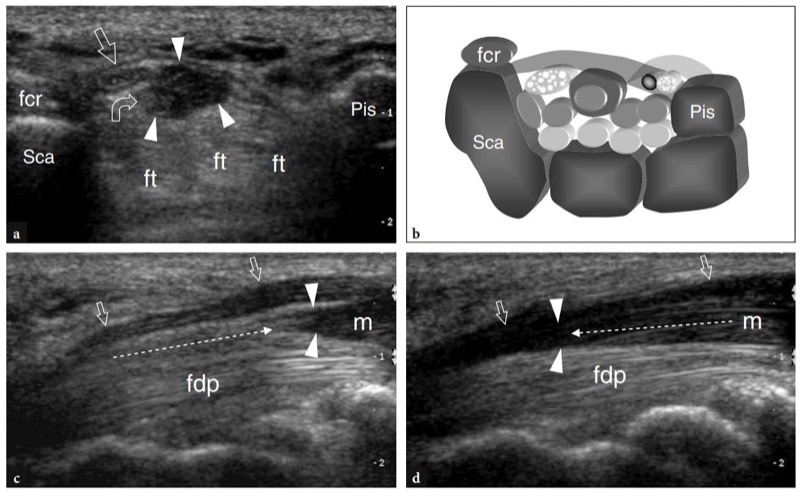
图 95a-d。 食指的异常屈肌。 a 年轻腕管疾病患者近端腕管的 12-5 MHz 超声横向图像与 b 图相关性显示异常低回声团块(箭头)反映了正中神经中食指的异常屈肌(直箭头) 、指屈肌腱 (ft) 和腕横韧带。 注意肌腹内的小高回声肌腱(弯曲箭头)。 c,d 长轴 12-5 MHz US 图像在食指屈曲和 d 伸展期间获得的异常肌肉上。 手指弯曲时,异常肌腹 (m) 位于腕管入口附近。 食指的逐渐伸展推动隧道内的肌肉,从而导致正中神经的动态压缩(箭头)。 虚线箭头表示异常肌肉腹部的运动矢量。 其他手指的屈伸运动不影响肌肉位置。 fcr,桡侧腕屈肌; fdp,指深屈肌; Pis,豌豆形; 鳞片,舟状骨; 箭头,肌肉的远端边缘